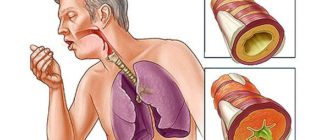
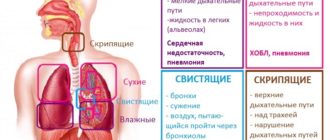
Причины и лечение плевральных спаек
Плевральные спайки (шварты, синехии) — соединительнотканные образования, которые формируются между листками плевры как следствие острого или хронического воспаления.
В зависимости от объема поражения, локализации сращений клинические проявления могут носить скрытый характер или существенно влиять на состояние больного.
При массивном спаечном процессе отмечается выраженное нарушение функционирования легких.
Париетальная и висцеральная плевра
Плевра представляет собой тонкие серозные оболочки, выстилающие внутреннюю поверхность грудной клетки (париетальная) и покрывающие легочною ткань (висцеральная).
Между висцеральной и париетальной плеврой образуется узкая полость, в которой циркулирует серозная жидкость, уменьшающая трение листков плевры.
Воспалительные изменения могут протекать как на наружной, так и на внутренней поверхности серозной оболочки.
Виды плевральных спаек
Спайки
Спайки плевры могут быть локальными, когда они соединяют отдельные участки серозных оболочек или тотальными, которые занимают всю или большую часть плевральной полости. Кроме того, шварты могут быть единичными или множественными, локализоваться с одной или обеих сторон. В зависимости от места образования спайки располагаются между такими анатомическими образованиями, как:
- висцеральным и париетальным листками;
- отдельными участками париетального листка: реберно-диафрагмальные, реберно-апикальные (в области плеврального купола);
- отдельными участками висцеральной плевры (междолевые);
- серозной оболочкой сердца (перикардом) и пристеночной плеврой (плевро-перикардиальные);
- плеврой и серозной оболочкой средостения (плевро-медиастинальные);
- серозной оболочкой и внутригрудной фацией, диафрагмой.
Спайки могут соединять несколько областей и быть реберно-диафрагмо-перикардиальными, плевро-перикардо-медиастинальными и т.д. По внешнему виду и толщине плевральные шварты могут быть круглыми (шнуро-, струновидные), мембранозными (занавесо-, лентовидные), плоскостными (истинные, ложные — соединительная ткань стягивает участок висцерального или париетального листка).
Причины болезни
Причина образования плевральных синехий — воспаление инфекционного или неинфекционного происхождения. Чаще всего спайки образуются после перенесенного экссудативного плеврита.
Кроме того, слипчивый процесс как исход повреждения плевры может возникать из-за аутоимунного (ревматизм, коллагенозы), посттравматического (бытовое ранение, лечебно-диагностические медицинские манипуляции), туберкулезного, опухолевого процесса.
Механизм возникновения спаек
Конечная фаза воспалительной реакции — пролиферация, то есть образование новой ткани, которая замещает поврежденный участок. При плеврите любого генеза (происхождения) в результате повышения проницаемости сосудов жидкая часть плазмы с белками, воспалительными клетками выходит в очаг повреждения. Далее выделяют три последовательных фазы образования плевральных спаек:
- Трансформация белка-фибриногена в фибрин, который откладывается в виде нитей на плевре или в полости.
- Образование молодых рыхлых спаек из коллагена, который синтезируется фибробластами (клетками-предшественниками соединительной ткани).
- Формирование плотных фиброзных шварт с сосудами и нервными окончаниями.
С течением времени спайки могут самопроизвольно рассасываться, подвергаться склерозу, кальцификации, гиалинозу (образованию в толще шварты плотных хрящевидных масс). Длительное воспаление совместно со спайками приводит к осумкованному плевриту.
Провоцирующие факторы
Не у всех пациентов, перенесших плеврит, образуются плевральные синехии. К их формированию предрасполагают следующие факторы:
- хронический плеврит;
- обструктивная болезнь легких;
- частые бронхиты, пневмонии;
- паразитарные инвазии в легких;
- туберкулез;
- рак;
- врожденная патология бронхолегочной системы;
- курение;
- бронхиальная астма тяжелого течения;
- муковисцидоз;
- вдыхание загрязненного воздуха (профессиональные вредности);
- саркоидоз;
- полисерозиты (ревматизм, красная волчанка, синдром Дресслера, уремия);
- оперативное вмешательство на органах грудной клетки;
- инфаркт легкого.
Спаечный процесс может быть приобретенным и врожденным. Внутриутробно синехии могут образовываться из-за аномалий развития, эмбрио- и фетопатий, как следствие перенесенной инфекции, обменных патологий.
Признаки плевральных спаек
Спайки в легких, если они тонкие и единичные, могут никак не проявлять себя и быть случайной находкой при операции или в ходе диагностики по поводу другого заболевания. Если же слипчивый процесс распространенный, нарушает функцию дыхания, поддерживает воспаление, то наблюдается следующая клиническая картина:
- боли разной интенсивности на стороне синехий;
- сухой кашель;
- одышка смешанного типа;
- учащение сердцебиения;
- субфебрилитет при хроническом воспалении.
Длительное существование спаек, мешающих полноценной аэрации легких, приводит к развитию кислородного голодания, хронической интоксикации. Кожа становится бледной с синюшным оттенком губ, кончиков пальцев, больного беспокоят сонливость, усталость, подавленность, головные боли, перебои в работе сердца.
Диагностика спаек в легких
Достоверная визуальная диагностика плевральных шварт возможна только если соединительно-тканные образования больше 1 см в толщину. В противном случае тень от спаек накладывается на ткань легкого и не видна на рентгенограмме. При указании на характерные жалобы, которые возникли и сохраняются после перенесенного плеврита, требуется проведение дополнительных исследований таких, как:
- флюорография;
- рентгенография динамическая (на вдохе и выдохе), в двух проекциях (прямой, боковой);
- УЗИ;
- компьютерная томография;
- лечебно-диагностическая пункция при наличии выпота;
- ЭКГ для исключения сердечной патологии.
При тотальных швартах наблюдается деформация грудной клетки, сужение межреберных промежутков, смещение средостения в больную сторону, искривление позвоночника в здоровую сторону.
Лечение и профилактика
Чаще всего плевральные шварты лечатся консервативными методами, к которым относятся:
- антибиотикотерапия при сохраняющемся гнойном воспалении согласно выявленной флоре;
- обезболивающие и противовоспалительные препараты (Ибупрофен, Кеторол, Баралгин);
- противокашлевые средства при выраженном болевом синдроме, усиливающимся при кашле (Синекод, Тусупрекс, Либексин);
- кислородотерапия по показаниям;
- физиотерапия (СВЧ, УВЧ в импульсном режиме, магнитотерапия, озокеритовые, парафиновые аппликации, гальванизация) при отсутствии противопоказаний;
- массаж, ЛФК с элементами дыхательной гимнастики;
- дренирование плевральной полости.
Показанием к оперативному лечению являются выраженная сердечная и дыхательная недостаточность. Применяют эндоскопическое иссечение спаек, удаление шварты с частью плевры и\или легкого в зависимости от глубины склероза.
В основе профилактики спаечного процесса лежит исключение или минимизация воздействия на организм провоцирующих факторов. Питание должно быть рациональным, богатым полноценными белками, витаминами, микроэлементами. Достаточная физическая активность, дыхательная гимнастика улучшают кровоснабжение тканей, функциональное состояние легких.
Отказ от курения, снижение объема вдыханий загрязненного воздуха (использование респираторов, смена рода деятельности) многократно улучшают прогноз заболевания. Закаливание организма повышает иммунитет и профилактирует болезни бронхолегочной системы. Адекватное лечение хронической патологии способствует минимизации осложнений острых инфекционных заболеваний.
Источник: http://ingalin.ru/plevrit/plevralnye-spajki.html
Единичный обызвествленный очаг
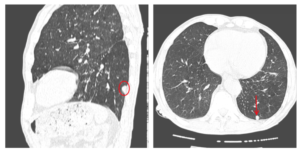
Если врач по результатам осмотра, жалобам пациента или иным признакам заподозрит какое-либо легочное заболевание, есть вероятность, что будет назначена КТ органов грудной клетки. Рассмотрим основные показания к этому исследованию:
- врач подозревает наличие образования в легких либо в области средостения, плевры;
- если рентген показал затемнение неясного характера в отдельных участках легких;
- при пневмонии, туберкулезе легких;
- выявление опухоли в легких на начальной стадии, если у пациента обнаружены злокачественные клетки в мокроте;
- после операции по удалению раковой опухоли для выявления рецидивирующего процесса.
Есть масса иных показаний к проведению КТ органов грудной клетки. Это весьма эффективное исследование, его часто назначают после рентгенографии, если снимок малоинформативен.
Как очаги в легких выглядят на снимке КТ?
Компьютерная томография ОГК позволяет диагностировать многие заболевания. По ее результатам специалист сможет:
- поставить уточненный диагноз;
- определить локализацию процесса, его стадию;
- назначить эффективное лечение;
- контролировать динамику терапии, назначив повторную томографию;
- оценить состояние легких, плотности тканей, внешний вид альвеол, измерить дыхательный объем;
- рассмотреть большинство легочных сосудов, легочную артерию, верхнюю полую вену, трахею, бронхи, лимфатические узлы.
Чтобы человек несведущий смог разобраться в результатах КТ, следует знать о нюансах чтения снимков. Рассмотрим самые актуальные:
- Очаговые образования представляют собой участки белого цвета на черном фоне (на снимке-негативе). В реальности пораженная область, скорее всего, имеет более темный цвет, чем здоровые ткани легкого.
- Если врач заметит на снимке участки кальцинирования или обызвествления (капсул, пропитанных солями кальция) вокруг очага, это может быть признаком доброкачественности образования. Кальцинаты по цвету похожи на кости скелета, видимые на этом снимке. Такие явления часто обнаруживаются после затяжных простудных заболеваний, бронхитов или уже излечененного туберкулеза и представляют собой некий шрам на легких. Пациента с образованием, на котором заметны признаки кальцината, пульмонологи обычно просят раз в полгода делать контрольные снимки.
- В случае, когда образование представляет собой так называемое «облачко» или очаг по типу «матового стекла», требуется более предметное обследование. Внешне оно выглядит как затуманенная область с размытыми границами. В ряде стран пациентам с такими образованиями сразу рекомендуется операция, даже если оно не растет. Уже доказано, что в 80% случаев такие очаги являются предраковым состоянием легких. Альтернатива немедленной операции — постоянное наблюдение с контрольными снимками раз в полгода-год.
В заключение отметим, что не стоит паниковать, если на снимке обнаружены изменения в легких в виде очагов. Чаще эти явления оказываются фиброзными образованиями, не требующими лечения. Однако стоит непременно пройти полное обследование и проконсультироваться с пульмонологом, чтобы исключить более серьезные болезни.
Характерно, что патологические образования могут никак не проявляться. Многие пациенты не предъявляют жалоб — у них отсутствует кашель, слабость, боль в грудине.
Одиночный очаг определяется как уплотнение легочной ткани, диаметр которого — 1-10 мм. Чаще изменения тканей легких визуализируются при таких состояниях:
- пневмония;
- первичный или хронический очаговый туберкулез;
- эмболия легочных сосудов;
- опухолевые заболевания, их последствия (метастазы, лимфогранулематоз, ретикулез);
- отечные явления как результат аллергии;
- повреждения грудной клетки, кровотечения.
Субплевральные очаги – это ограниченные участки измененных тканей, расположенные под плеврой, которая представляет собой оболочку легкого. Как правило, данный вид образований незаметен на плановой флюорографии или рентгенограмме, зато он обнаруживается на КТ.
Причины появления субплевральных очагов:
- туберкулез;
- злокачественные образования;
- очаговый фиброз.
Разновидности патологических очагов в легких
Очаги, которые обнаруживаются в легких, классифицируют по различным признакам. В первую очередь, по размеру:
- малые – до 2 мм;
- средние – до 0.5 см;
- большие – до 1 см.
Если размер очага превышает 1 см, его относят к другому типу образований – инфильтрату. Также очаги систематизируют по плотности (плотные, неплотные, средней степени плотности). Отметим, что МСКТ поможет обнаружить как мелкие очаги, так и неплотные, что может быть недоступно при рентгенографии.
Структура очага может быть разной – однородной, смешанной с бугорками, с жировыми или воздушными включениями. Перечисленные признаки — неспецифические и не свидетельствуют о каком-либо конкретном заболевании. Исключение составляют скопления жировых клеток в очаге, что говорит о таком явлении, как гамартома. Это врожденное доброкачественное образование, возникающее на легочной ткани.
Следующий тип классификации очагов — их численность:
- Единичные участки уплотнений (визуализируются от 2 до 6) могут быть признаком злокачественной опухоли или представлять собой типичные возрастные изменения в легких (как правило, фиброзного характера).
- Множественные очаги чаще всего оказываются симптомами пневмонии или туберкулеза. Однако в редких случаях очаги в количестве более шести могут означать развитие онкологии.
Источник: https://galery-nn.ru/edinichnyy-obyzvestvlennyy-ochag/
Плевральные спайки в легких: что это такое, лечение и причины возникновения
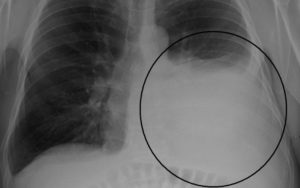
Большое распространение легочных заболеваний объясняется тем, что они, как правило, сопутствуют сезонным вирусным болезням. Редко кому хотя бы раз в год удается не заболеть ОРЗ или гриппом. В результате могут в легких могут образовываться плевральные спайки, которые негативно влияют на работу всего организма.
Чтобы не запустить заболевание, нужно вовремя обратиться к врачу, который поставит диагноз и назначит лечение.
Спайки в легких
Они образуются в любом месте благодаря наличию соединительной ткани. Образованию спаек подвержены многие органы человеческого организма.
В плевре спайки представляют собой соединительную ткань, растущую между оболочками легкого и грудной клетки.
Они могут иметь единичную структуру, а могут так разрастаться, что в конечном итоге занимают всю плевральную полость. В этом случае нужна экстренная медицинская помощь.
Симптомы, которые возникают при наличии в плевральной полости спаек:
- повышенное сердцебиение,
- отдышка,
- боли в грудном отделе,
- нарушение вентиляции легких,
- усиленный кашель,
- бледная кожа,
- повышенная температура.
Как правило, образованию спаек предшествуют перенесенные легочные заболевания, которые служат толчком к их развитию. Выделяют основные болезни, которые являются первопричиной образования спаек:
- воспаление легких,
- бронхит,
- туберкулез,
- рак легких,
- плеврит,
- пневмония,
- инфицирование легких,
Среди плевральных спаек можно выделить плевродиафрагмальные спайки, которые располагаются в нижней части грудной клетки. В основном толчком для их развития служат заболевания бронх. Рубцы образовываются в местах прилегания легкого к диафрагме.
В небольшом количестве спайки не представляют опасности, однако нужно избегать вирусных заболеваний, которые провоцируют их развитие и увеличение количества. Что в конечном итоге может привести к легочной недостаточности.
Разрастаясь, спайки способны снизить кровообращение в легких, перекрывая сосуды, а также бронхи. Перекрытие бронхов, приводит к снижению уровня кислорода в крови. В спайках при длительном развитии возможно образование собственных сосудов и нервов.
[attention type=yellow]Плевропульмональные рубцы, как правило, можно отнести к туберкулезным изменениям. В основном они происходят в верхней части плевры, причем на рентгене имеют прерывистый неровный вид. Такой спаечный процесс может происходить при хронических инфекционных болезнях.
[/attention]Плеврокостальные спайки в основном образовываются после фибринозных или гнойных плевритов, причем они развиваются очень быстро. Образующиеся утолщения плевры в основном происходят в боковых отделах, на стенках, по направлению к поверхности ребер легкого.
Диагностика и лечебные мероприятия
Для обнаружения легочных заболеваний в первую очередь используется флюорография. Эту процедуру необходимо проводить ежегодно, в основном она направлена на выявление ранней стадии туберкулеза. Однако опытный рентгенолог может выявить на снимке образовавшиеся плевральные спайки, которые выглядят тенями. Причем форма их не меняется в зависимости от вдоха и выдоха.
При необходимости дополнительно назначается рентген. Как правило, спайки располагаются в нижней части легкого. При этом будет более темная картинка, а также может быть частичная деформация грудной клетки и диафрагмы.
При диагностировании плевральных спаек дальнейшее лечение зависит от их количества и стадии развития. Как правило, достаточно терапевтического воздействия сопровождающегося физиопроцедурами.
Однако в случае запущенности болезни, когда развивается легочная недостаточность, и возникает угроза жизни пациента, применяется хирургическое вмешательство. При этом удаляется часть легкого, которую заполняют спайки. Такая операция получила название лобэктомия.
При обострении воспалительных процессов в легких, которые приводят к образованию спаек, нужно, прежде всего, их локализовать. Для этого используются антибиотики, которые вводятся внутривенно или внутримышечно. Как правило, такие процессы сопровождаются кашлем, поэтому необходимы препараты улучшающие отхождение мокроты.
После того, как воспаление будет остановлено, можно начинать ингаляции и электрофорез. Также при образовании плевральных спаек хорошо зарекомендовали себя дыхательная гимнастика и массаж грудной клетки.
[attention type=red]Важно отметить, что при легочных заболеваниях большую роль играет правильное питание.
[/attention]В рацион необходимо включать продукты, содержащие большое количество витаминов и белков. В меню пациента должны быть:
- рыба,
- творог,
- мясо,
- овощи,
- фрукты.
При предрасположенности организма к легочным болезням рекомендуется периодически проходить курортное лечение. Это будет способствовать оздоровлению организма. Также следует не подвергать организм переохлаждению, заниматься спортом и отказаться от вредных привычек.
Народные методы
Кроме лекарственных препаратов при борьбе со спайками хорошо использовать народные средства. Они недорогие, к тому же не нагружают организм как лекарства, и кроме того весьма эффективны. Вот некоторые рецепты, которые позволят избавиться от спаек:
Для приготовления чая используют шиповник, крапиву и бруснику.
Перемешав составляющие, их заливают кипятком и настаивают. Также хорошо помогает отвар, в который входят смородина, шиповник и малина.
- Эффективным средством показал себя отвар из зверобоя. Его легко можно собрать самостоятельно, а затем высушить и измельчить.
- Быстро помогает восстановить дыхание и избавиться от кашля применение эфирных масел.
Следует помнить, что нельзя заниматься самолечением, это может привести к необратимым процессам. Прежде всего, необходима консультация специалиста.
Загрузка…
Источник: https://prof-medstail.ru/bolezni-legkih/lechenie-plevralnyh-spaek-v-legkih
Очаги в легких субплевральные и полиморфные — что это может быть — Дыши
22.01.2020
Плотность легочной тканив базальных сегментах может понижаться до –900…—950 HU,
что свидетельствует о развитии эмфиземы.
Эмфизематозные буллы могутобразовываться и в верхних долях вдоль поверхности костальной, медиастинальнойи междолевой плевры. Они приводят к оттеснению очагов и инфильтратов в центр
легочной ткани, к корню легкого.
В заключительной стадии эти изменения можно
определить как «сотовое легкое» (рис. 8).
Рис. 8. Высокоразрешающая КТ.Исход хронического гематогенно-диссеминированного туберкулеза в «сотовое
легкое» с фиброзом и большим количеством полиморфных очагов с обеих сторон.
-11-
Лимфогенные туберкулезныедиссеминации отличаются особенностями, на основании которых можно предполагатьих патогенетический механизм развития. К ним относятся преобладание очаговыхвысыпаний (чаще милиарных) в средних отделах, на уровне корней, и меньшая их
выраженность в верхушечных и базальных сегментах легких.
Найбольшие изменениялокализуются в передних и задних сегментах верхних долей, в верхушечныхсегментах нижних долей, а также в язычковых сегментах и средней доле. Другимотличительным признаком лимфогенной природы диссеминации являетсянеравномерность поражения легких с чередованием измененных и нормальных
участков.
При этом расположение очагов и преобладание интерстициальных измененийсоответствует границам определенного лимфатического коллектора глубокого или
поверхностного.
В большинстве случаев в патологический процесс вовлекаетсяглубокая лимфатическая сеть легкого, в результате чего изменения локализуются в
глубине легочной ткани, вдоль сосудов и бронхов (рис. 9).
Рис. 9. Высокоразрешающая КТ.Лимфогенный диссеминированный туберкулез. С обеих сторон множественные мелкиеочаги на фоне интерстициальных изменений. Распределение очагов в легочной тканинеравномерное, с вовлечением в патологический процесс преимущественно глубокой
лимфатической сети (стрелки).
[attention type=green]В каждой доле можновыявить один или несколько изолированных участков очагового уплотнения легочнойткани неправильной формы, широким основанием обращенных к плевре, а вершиной к
[/attention]корню легкого. Нечеткие очертания сосудов, линии Керли в сочетании с увели-
-12-
ченными лимфатическими узлами
корней легких и средостения, также признаки лимфогенной диссеминации.
В техслучаях, когда патологические изменения располагаются преимущественно вкортикальных отделах легких, на границе поверхностной и глубокой лимфатическойсети, очаги располагаются в виде широкой полосы вдоль грудной стенки и
средостения. При этом глубокие и прикорневые отделы легких остаются малоизмененными.
ОЧАГОВЫЙ ТУБЕРКУЛЕЗ
Очаговый туберкулезлегких характеризуется наличием немногочисленных очагов, преимущественнопродуктивных, на ограниченном участке и занимающих 1-2 сегмента одного или
обоих легких.
К нему относятся как недавно возникшие, свежие процессы сразмером очагов менее 10 мм, так и более давние (фиброзно-очаговые)
образования, но с явно выраженными признаками активности процесса.
ПрименениеКТ необходимо в тех случаях, когда при обычном рентгенотомографическомисследовании наличие очагов сомнительно или не удается детально оценить иххарактер. Очаги располагаются в респираторном отделе и в глубине легочной ткани
перибронхиально.
Типичная их локализация – верхушечный и задний сегментыверхней доли, реже в верхушечном сегменте нижней доли. Чаще очаги имеютполиморфный характер, типично сочетание одного или двух крупных очагов с
большим количеством мелких и средних (рис.10).
[attention type=yellow]Рис.10. Высокоразрешающая КТ. Вверхней доле левого легкого полиморфные очаги с нечеткими контурами, часть их
[/attention]сливается друг с другом (стрелка).
-13-
Очаги обычно имеют однороднуюструктуру, в центре некоторых крупных могут быть видны поперечные просветыбронхов, которые от полостей деструкции отличаются соответствием размеровпросветления калибру бронхов такого же порядка на аксиальных снимках иизменением формы при реконструкциях.
Истинные полости в очагах имеют болеекрупные размеры, эксцентричное расположение, выявляются только привысокоразрешающей КТ. При активизации туберкулезного процесса контуры крупныхочагов становятся неровными и нечеткими, мелкие очаги диаметром 1-3 ммрасполагаются вокруг.
Они локализуются преимущественно в стенках вторичныхлегочных долек и внутридольковых перегородок (межацинозных). Развитиелимфостаза приводит к утолщению и уплотнению этих интерстициальных структур,
повышению плотности легочной ткани при денситометрии.
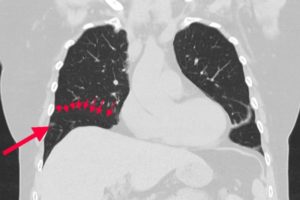
Рис. 11. Высокоразрешающая КТ.Прицельная реконструкция правого легкого. В S 1-2 полиморфные очаги стенденцией к слиянию и нечеткими контурами, в некоторых с субплевральным
расположением мелкие полости распада (стрелка).
Длительное течениеочагового туберкулеза, особенно на фоне антибактериальной терапии, приводит ксущественному изменению компьютерно-томографической картины. Наряду с очаговымиизменениями в легочной ткани появляются участки панлобулярной и парасептальнойэмфиземы, мелкие эмфизематозные буллы, а также фиброзные линейные тяжи,
направленные из зоны патологических изменений к плевре.
-14-
Рис. 12. Высокоразрешающая КТ.Прицельная реконструкция левого легкого. Очаговый туберкулез, хроническоетечение. Крупные очаги с четкими контурами на фоне участков вздутия легочной
ткани (стрелки).
Объем пораженныхсегментов постепенно уменьшается за счет развития локального пневмосклероза. Врешении вопроса о длительности существования туберкулезного процессавысокоразрешающая КТ имеет значительные преимущества перед обычным
рентгенологическим исследованием.
[attention type=red]Объективное измерение курсором уменьшенияразмеров крупных очагов, исчезновение или уменьшение количества мелких очаговпри динамическом наблюдении, свидетельствуют о положительной динамике
[/attention]патологического процесса.
Исходом очагового туберкулеза у большинства больныхявляется образование мелких линейных рубцов, включения извести в очаги, полости
буллезной эмфиземы и локальное утолщение костальной плевры.
В отличие отначальных изменений, мелкие очаги в интерстиции стенок долек отсутствуют, что
имеет значение для определения активности туберкулезного процесса.
Источник:
Очаги в легких: что это может быть и как влияет на организм
Очаговые образования в легких представляют собой уплотнения тканей, причиной которого могут выступать различные недуги. Причем для установки точного диагноза осмотра врача и рентгенографии оказывается недостаточно. Окончательный вывод можно сделать только на основе специфических методов обследования, подразумевающих сдачу анализа крови, мокроты, пункцию тканей.
Важно: мнение о том, что причиной множественного очагового поражения легких может выступать только туберкулез – является ошибочным.
Речь может идти о:
- злокачественных новообразованиях;
- пневмонии;
- нарушениях обмена жидкости в дыхательной системе.
Поэтому постановке диагноза должно предшествовать тщательное обследование пациента. Даже если врач уверен, что у человека очаговая пневмония, произвести анализ мокроты необходимо. Это позволит выявить патоген, что стал причиной развития недуга.
Сейчас некоторые пациенты отказываются от сдачи некоторых специфических анализов. Причиной этого может быть нежелание или отсутствие возможности посетить клинику из-за ее удаленности от места проживания, отсутствие средств. Если этого не сделать, то присутствует большая вероятность, что очаговая пневмония перейдет в хроническую форму.
Что собой представляют очаги и как их выявить?
Сейчас очаговые образования в легких делят на несколько категорий исходя из их количества:
- Одиночные.
- Единичные – до 6 штук.
- Множественные – синдром диссеминации.
Важно: компьютерный осмотр, в частности томография, позволят с высокой точностью определить размер и форму поражения легочной ткани. Однако необходимо понимать, что и у этого метода обследования есть свой порог погрешности.
Фактически, очаговое образование в легком представляет собой дегенеративное изменение легочной ткани или скапливание в ней жидкости (мокроты, крови). Правильная характеристика одиночных очагов легких (ООЛ) – это одна из важнейших проблем современной медицины.
Важность задачи заключается в том, что 60-70% из вылеченных, но потом вновь появившихся таких образований, – злокачественные опухоли. Среди общего количества выявленных ООЛ при прохождении МРТ, КТ или рентгенографии их часть составляет менее 50%.
Однако для уточнения диагноза необходимо сдать дополнительные анализы. Аппаратного обследования для выдачи медицинского заключения недостаточно. До сих пор повседневная клиническая практика не имеет единого алгоритма проведения дифференциальной диагностики для всех возможных ситуаций. Поэтому врач каждый случай рассматривает в отдельности.
Туберкулез или воспаление легких? Что может помешать, при современном уровне медицины, произвести точную диагностику аппаратным методом? Ответ прост – несовершенство оборудования.
На самом деле, при прохождении флюорографии или рентгенографии сложно выявить ООЛ, размер которого меньше 1 см. Интерпозиция анатомических структур может сделать практически невидимыми и более крупные очаги.
Поэтому большинство врачей советует пациентам отдать предпочтение компьютерной томографии, которая дает возможность рассмотреть ткани в разрезе и под любым углом.
[attention type=green]Это полностью устраняет вероятность того, что поражение будет закрыто сердечной тенью, ребрами или корнями легких.
[/attention]То есть рассмотреть всю картину в целом и без вероятности фатальной ошибки рентгенография и флюорография попросту не может.
Следует учитывать, что компьютерная томография позволяет выявить не только ООЛ, но и другие виды патологий, такие как эмфиземы, пневмонии. Однако и у этого метода обследования есть свои слабые места. Даже при прохождении компьютерной томографии могут быть пропущены очаговые образования.
- Патология находится в центральной зоне – 61%.
- Размер до 0,5 см – 72%.
- Маленькая плотность тканей – 65%.
Установлено, что при первичном скрининговом КТ вероятность пропустить патологическое изменение тканей, размер которого не превышает 5 мм, составляет около 50%.
Если же диаметр очага более 1 см, то чувствительность аппарата составляет более 95%. Для увеличения точности получаемых данных используют дополнительное программное обеспечение для получения 3D-изображения, объемного рендеринга и проекций максимальных интенсивностей.
Анатомические особенности
В современной отечественной медицине присутствует градация очагов, исходя из их формы, размера, плотности, структуры и состояния окружающих тканей.
Источник: https://luberptd.ru/prochee/ochagi-v-legkih-subplevralnye-i-polimorfnye-chto-eto-mozhet-byt.html
Диффузные очаговые изменения легких и возможности КТ в их выявлении и дифференциальном диагнозе | Второе мнение
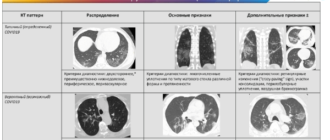
Очаговые изменения в легких при КТ – полиэтиологичны, т. е. не существует определенной строго детерминированной причины их возникновения. Легочный очаг – это уплотнение, локализованное в ткани легкого, округлой, неправильной, треугольной, овальной, полигональной либо иной формы, наибольшим размером не более 1,5 см, основой которого является вторичная легочная долька.
Милиарные очаги в легких на КТ имеют размер 1-2 мм, мелкие очаги 3-4 мм, средние 5-8 мм, крупные 9-15 мм. По плотности очаги легкого могут быть как однородными, так и неоднородными (с полостями, включениями кальция, жира).
По плотности очаги могут быть солидными (мягкотканными), по типу «матового стекла», а также неоднородной плотности (в случае наличия в структуре жидкостного компонента, жира, кальция). Очаги также могут быть центрилобулярными (бронхогенными), перилимфатическими (лимфогенными), хаотичными (гематогенными).
Выделяют ограниченную диссеминацию, когда очаги выявляются в пределах не более 2 сегментов, распространенную – очаги в пределах более 2 сегментов, и диффузную диссеминацию, при которой имеет место поражение всего легкого (обоих легких).
На изображениях (слева направо) представлены очаги в легких различного размера: милиарные множественные, мелкие, средние и крупные.
КТ легких, легочное окно. Представлены (слева направо) очаги различной структуры: множественные сливные очаги в легких по типу консолидации с неровными краями, единичный очаг по типу консолидации с ровными краями, а также очаговые изменения левого легкого по типу «матового стекла»
Центрилобулярные очаги
Центрилобулярные очаги имеют размер от 1-2 мм до 1,0-1,5 см. Такие очаги никогда не располагаются рядом с плеврой, так как находятся в центре легочной дольки. Наиболее часто встречаются при гиперсенситивном пневмоните (лангергансоклеточный гистиоцитоз, респираторный альвеолит).
По своей сути гиперсенситивный пневмонит – это аллергическая реакции ткани легких в ответ на воздействие сенсибилизирующих факторов. На КТ грудной клетки очаги центрилобулярного типа при гиперсенситивном пневмоните визуализируются в виде множественных участков невысокой плотности (по типу матового стекла).
Визуализируются также воздушные ловушки, видимые лучше при экспираторной КТ.
КТ грудной клетки, демонстрирующая центрилобулярные очаги в легких (слева) и очаги по типу «дерева в почках» (посередине).
Гистиоцитоз X – для этого заболевания также характерно формирование центрилобулярных очажков в верхних и средних долях легких. Признаки гистиоцитоза X (гистиоцитоза Лангерганса) на КТ – центрилобулярные и перибронхиальные очажки размером 1-2 мм, а также расширение просветов бронхов. В дальнейшем очаговый компонент уходит и на первый план выступает развитие кист.
Респираторный бронхиолит – заболевание, причиной которого связанна непосредственно с курением. Суть его – врастание в стенку бронхиол соединительной ткани.
На КТ при бронхиолите видны центрилобулярные очажки по типу «матового стекла», локализующиеся в основном в верхних долях. Впоследствии развитие заболевания приводит к формированию кист.
Фолликулярный бронхиолит, микоплазменная пневмония также могут протекать с развитием центрилобулярных очажков.
Центрилобулярные очаги по типу «дерева в почках» обусловлены расширением бронхиол и заполнением их секретом.
[attention type=yellow]Этот синдром ведущий при микобактериальных инфекциях – туберкулезе легких, нетуберкулезных микобактериозах (вызванных mycobacterium avium – микобактериями птичьего типа), инфекционном бронхиолите (микоплазменные, вирусные, грибковые и пневмоцистные пневмонии).
[/attention]При проведении КТ при муковисцидозе также определяются схожие изменения. Диффузный панбронхиолит, ревматоидный артрит, аллергический бронхолегочный аспергиллез также могут проявляться возникновением центрилобулярных очагов в легких.
Перилимфатические очаги
Перилимфатические очаги возникают при распространении вызывающего их развитие агента по лимфатическим сосудам. При проведении компьютерной томографии легких очаги перилимфатического типа выявляются в плевре – наиболее часто – в междолевой, а также по ходу лимфатических сосудов. Чаще всего такие очаги встречаются при саркоидозе.
Саркоидоз характеризуется поражением легочной ткани по очаговому типу, а также увеличением лимфоузлов средостения. Лимфогенно диссеминированный туберкулез также характеризуется неравномерным уплотнением ткани легкого по очаговому типу.
Необходимо включать в дифференциально-диагностический ряд лимфогенный канцероматоз и различные типы пневмокониозов.
Перилимфатические очаги в легком при туберкулезе, локализованные в верхней доле левого легкого. На изображении слева множественные очаговые изменения, справа – увеличенные лимфатические узлы аорто-пульмонального окна, а также левые паратрахеальные. КТ-картина соответствует очаговому туберкулезу с поражением медиастинальных лимфатических узлов.
Диссеминированный туберкулез легких. КТ. Видны множественные милиарные очаги, локализованные преимущественно в верхних отделах легких. Прогностически милиарный туберкулез крайне неблагоприятная форма.
Перилимфатические очаги в легких при саркоидозе. Стрелками выделены множественные мелкие уплотнения в легочной ткани, расположенные по ходу лимфатических сосудов.
Еще одно наблюдение, демонстрирующее изменения в легких при саркоидозе – множественные мелкие и милиарные перилимфатические очаги.
[attention type=red]Саркоидоз легких. КТ. Очаговая диссеминация. На рентгенограмме при саркоидозе (справа) – незначительное расширение корней легких.
[/attention]На изображениях (слева направо): перилимфатические метастазы в легкие при раке желудка, метастазы при центральном раке легкого (при раке бронха), а также тромбоэболия легочной артерии справа у этого же пациента (при раке бронха).
Хаотично расположенные очаги (гематогенная диссеминация)
Чаще всего такая диссеминация имеет место при милиарном туберкулезе легких. На КТ проявляются как множественные участки уплотнения ткани легкого, не связанные ни с сосудами, ни с плеврой, ни с интерстицием.
Септические очаги при компьютерной томографии легких располагаются по ходу сосудов (встречаются у пациентов, например, с установленными катетерами в результате их инфицирования и попадания инфекционного агента в правые отделы сердца и малый круг кровообращения).
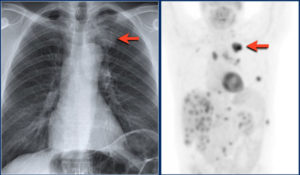
Гематогенные метастазы в легкие выглядят как участки уплотнения, расположенные периваскулярно, имеющие четкие, ровные контуры, иногда – полости распада.
На крайнем левом изображении – очаговые изменения легких, обусловленные наличием септических легочных метастазов, на изображении посередине и на крайнем правом – гематогенные опухолевые метастазы в легкие.
Очаговые изменения легких при силикотуберкулезе.
Источник: https://secondopinions.ru/poleznye-materialy/kt/kt-organov-dyhaniya-i-grudnoj-kletki/diffuznyie-ochagovyie-izmeneniya-legkih-i-vozmozhnosti-kt-v-ih-vyiyavlenii-i-differentsialnom-diagnoze
Очаговые изменения верхней доли правого легкого
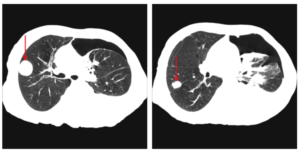
Очаговые образования в легких представляют собой уплотнения тканей, причиной которого могут выступать различные недуги. Причем для установки точного диагноза осмотра врача и рентгенографии оказывается недостаточно. Окончательный вывод можно сделать только на основе специфических методов обследования, подразумевающих сдачу анализа крови, мокроты, пункцию тканей.
Важно: мнение о том, что причиной множественного очагового поражения легких может выступать только туберкулез – является ошибочным.
Речь может идти о:
- злокачественных новообразованиях;
- пневмонии;
- нарушениях обмена жидкости в дыхательной системе.
Поэтому постановке диагноза должно предшествовать тщательное обследование пациента. Даже если врач уверен, что у человека очаговая пневмония, произвести анализ мокроты необходимо. Это позволит выявить патоген, что стал причиной развития недуга.
Сейчас некоторые пациенты отказываются от сдачи некоторых специфических анализов. Причиной этого может быть нежелание или отсутствие возможности посетить клинику из-за ее удаленности от места проживания, отсутствие средств. Если этого не сделать, то присутствует большая вероятность, что очаговая пневмония перейдет в хроническую форму.