Дисплазия желудка — симптомы и лечение — БольВЖелудке
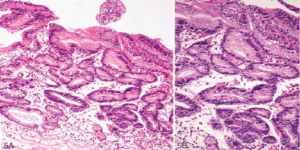
Под термином дисплазия в общем подразумевают патологические процессы, характеризующиеся заменой одного типа ткани на другой. Всё это происходит в результате мутационных процессов в клеточных элементах. Желудок не является органом исключением для данной патологии.
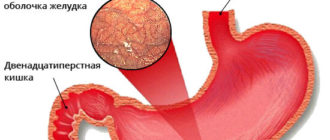
Дисплазия желудка – это замещение любого из пластов ткани на патологический, не характерный тип, чаще всего – это соединительнотканные волокна.
Процесс по мере прогрессирования от локализованного переходит в генерализованный, то есть поражается всё больший объём и толща желудка. При этом происходит изменение и нарушение свойственных органу функций. Нарушается секреторная и пищеварительная деятельность.
Что происходит на клеточном уровне
Диспластический процесс захватывает все клеточные структуры, меняя их гистологические особенности. При этом часть клеток погибает, а часть мутирует, превращаясь в чужеродные атипичные клетки. За всем этим следуют онкологические преобразования.
Активно усиливается фаза пролиферации и снижается стадия дифференцировки. То есть, новые клетки, которые произошли от старых повреждённых уже в своём составе будут нести чужеродную информацию и материал, для организма могут стать очень опасными.
Процесс в большинстве случаев начинается с дисплазии эпителия желудка. При этом разные типы эпителиальных волокон превращаются в соединительнотканные. Больше всего негативному влиянию подвержен железистый эпителий.
[attention type=yellow]Меняются железы желудка, обкладочные и париетальные островки, которые отвечают за выработку и секрецию соляной кислоты, пепсина, пищеварительных ферментов. По мере прогрессирования возникает дисплазия слизистой желудка.
[/attention]Это более серьёзный процесс, потому как могут появиться на этом фоне тяжёлые хронические патологии, такие как язвенная болезнь желудка, хронический атрофический гастрит, предраковые состояния и рак.
Многие учёные выделяют диспластические изменения как предраковое состояние, которое рано или поздно переходит в тяжёлые формы.
Что вызывает заболевание
Выделяют две основные группы причин формирования процесса:
- Экзогенные или внешние факторы. Это те условия, которые действуют на орган из внешней среды, вызывая структурные и функциональные изменения.
- Эндогенные или внутренние факторы. К ним приводят хронические патологические процессы и заболевания.
Что относится к экзогенным причинам:
- Нерациональный приём пищи. У этому фактору относятся быстрые перекусы, сухомятка, объедания и передания, приём еды один раз в сутки.
- Употребление некачественной вредной продукции. К этому критерию относится всё жаренное, жирное, слишком солёное, острое, кислое, фаст-фуд, копчённое, консервированное. Самым провоцирующим дисплазию продуктом является уксус!
- Вредные привычки стоят после уксуса на втором месте. Учёными доказано, что курение табака в 99% случаев вызывает необратимую дисплазию внутренних органов. Особенно под удар попадает желудочно-кишечный тракт. Можно с уверенностью сказать, что дисплазия – это болезнь курильщиков. Очень пагубно воздействует алкоголь, особенно систематическое его употребление. Спирты меняют морфологическую и генетическую структуру клеток, приводя к их гибели или изменению свойств.
- Авитаминозы и гиповитаминозы могут напрямую спровоцировать заболевание. Витамины влияют благоприятно на наш организм, поднимают иммунитет, являются важными антиоксидантами. При их недостатке все эти функции снижаются, орган становится более уязвим к неблагоприятным воздействиям.
- Воздействие негативных факторов окружающей среды.
- Наследственная предрасположенность. Медики заметили такую закономерность, что диспалазия чаще возникает среди поколений одной семьи и передаётся по наследству. Значит эта патология имеет доминирующий генный набор.
- Употребление длительное время медикаментозных препаратов. К ним относятся: гормоны, оральные контрацептивы, нестероидные противовоспалительные средства, сердечные гликозиды, цитостатитки и другие.
- Воздействие радиацией. При этом клеточный состав может сразу или отсрочено мутировать.
- Отравления и ожоги слизистой химикатами, кислотами и щелочами.
Какие могут повлиять внутренние факторы:
- Иммунодефицитные состояния. К ним относятся как первичные врождённые иммунодефициты, так и синдром приобретённого иммунодефицита СПИД.
- Генетические мутации на клеточном уровне.
- Хронические эндокринные болезни: сахарный диабет, панкреатит, тиреотоксикоз, гипотиреоз и другие.
- Повышенная секреция соляной кислоты желудком. Её избыток проявляет на стенку органа агрессивные воздействия.
- Инфекционные поражения: хеликобактерная инфекция и её носительство, дизентерия, сальмонеллёз, энтеровирусная инфекция и т.д. Грибковые поражения в виде кандидоза.
- Дисбиоз и дисбактериоз желудочно-кишечного тракта.
Степени тяжести заболевания
Во всём мире принято выделять три основных степени диспластического процесса. Эта градация относится и к желудку. Степени отображают как клиническую, так и морфологическую картину болезни, указывает на каком уровне и объёме патологические изменения. От этого уже будет зависеть дальнейшее лечение и прогноз заболевания.
Характеризуется минимальными патологическими и морфологическими процессами в составе клеточных структур. При этом происходит неощутимое набухание клетки, увеличение её в объёме.
Внутренние органеллы при этом мало повреждены. Клетка делится митозом. Дочерние клетки могут быть без патологии. Клинически это проявляется очаговыми поражениями слизистой, острым гастритом, без явного изменения секреторной функции.
На клеточном уровне возникают более серьёзные изменения, вплоть до необратимых. Клеточное ядро сильно набухает, занимает более половины цитоплазмы.
При морфологическом осмотре под микроскопом ярко окрашивается, чётко видны нити хроматина. Сильно меняются функции органа, появляются необратимые дистрофические, атрофические и метапластические процессы.
Железы желудка страдают, не выделяют в полном объёме необходимый для пищеварения секрет. Клинически выявляется в виде язвенных изменений, гастроэзофагальной рефлюксной болезни. Поражается весь слизистый слой, более половины участка базальной мембраны.
Истинный предрак. Затронута базальная мембрана. Функции желудка поражены в большем объёме. Клеточное ядро принимает атипичный вид. Клетки распознаются как чужеродные.
[attention type=red]Происходит трансформация клеточных органелл. Желудочная секреция выключена, соляная кислота не выделяется. Протекает по типу тяжёлой формы атрофического гастрита.
[/attention]Вся желудочная ткань заменяется соединительной. Лечение при дисплазии желудка 3 степени носит хирургический характер или в виде замещающей терапии.
Симптомы и лечение дисплазии желудка
Диспластические изменения — это очень сложный и длительный процесс. От одной стадии до другой могут проходить пяти или десятилетия. Всегда при нём прослеживается прогрессирующая динамика.
При ранней диагностики и полном правильном лечении на ранних степенях недуг может стать обратимым и регрессировать. Если этого не происходит, то стараются остановить явления на самой минимальной и лёгкой стадии.
Чем выше степень и объём участка, вовлечённого в заболевание, тем выше риск формирования злокачественной опухоли. Симптомы у человека проявляются в зависимости от степени выраженности.
При лёгкой степени пациента может ничего не беспокоить. Отмечаются редкий дискомфорт в области желудка, тяжесть после еды. В связи с тем, что при этой форме патологии признаков мало, её тяжелее всего выявить.
При дисплазии 2 степени начинают себя проявлять более серьёзные признаки:
- Периодические или постоянные болезненные ощущения в проекции желудка или верхних отделах брюшной полости. Боли бывают разной интенсивности, связаны или не иметь связь с приёмом пищи. Болевой синдром всегда сопровождается тяжестью.
- Тошнота. Особенно провоцируется приёмом некачественной пищи. Может сопровождаться рвотой.
- Изжога. Возникает при присоединении гастроэзофагальной рефлюксной болезни. Если изжога стала носить постоянный характер и не купируется медикаментозными препаратами – плохой прогностический признак.
- Отрыжка воздухом или желудочным содержимым.
- Метеоризм и вздутие живота.
Дисплазия 3 степени протекает клинически более тяжело:
- Полностью снижена секреторная активность желудка.
- Сильно выраженный болевой синдром. Пациенты отказываются от приёма еды из-за болей, чувства дискомфорта и распирания.
- Резкая потеря веса.
- Симптомы общей слабости, хронической утомляемости.
- Возникновение анемии, дефицита фолиевой кислоты.
- На фоне всего перечисленного появляются сухость кожных покровов, снижение эластичности. Не является самостоятельным признаком дисплазии желудка!
- Диспепсические расстройства желудочно-кишечного тракта. Частые диареи, затем наступает фаза запоров вплоть до кишечной непроходимости.
- Желудочно-кишечные кровотечения. Грозный признак. Проявляется рвотой с прожилками крови, дёгтеобразным чёрным стулом – мелена.
При появлении одного из этих признаков или их комбинации нужно срочно обратиться к врачу за специализированной помощью. Врач оценит состояние больного, назначит нужные медицинские манипуляции для постановки диагноза и дальнейшего полноценного лечения.
Важным диагностическим методом выявления дисплазии является эндоскопическое исследование желудка — фиброгастродуоденоскопия с прицельной биопсией и дальнейшей морфологической оценкой под микроскопом.
Лечение заболевания
Полное и качественное лечение может назначать только квалифицированный специалист.
Терапия ранних степеней носит медикаментозный характер. Дисплазия 3 степени лечится комбинированно: хирургически и медикаментозно.
Всегда лечение начинают с соблюдения режима дня и диеты. Рацион должен быть с ограничением потребления жиров и углеводов. Акцент делается на высокобелковую пищу.
Строго запрещено употребление жареного, жирного, солёного, копчёного, острого, кислого! В обязательном порядке нужно отказаться от употребления алкоголя и курения. Иначе процесс будет только прогрессировать.
[attention type=green]Разрешено всё отпарное и проваренное. Рекомендуют сваренные на воде каши, пропаренные овощи, варёную куриную грудку, пюре из картофеля, обезжиренные супы и бульоны.
[/attention]Из фруктов разрешены яблоки, ягоды, дыня, арбуз, виноград. Цитрусовые противопоказаны. Полезно кушать нежирный творог и кефир.
Медикаментозная терапия имеет 3 основных звена:
- Ингибиторы протоновой помпы. К ним относят Омез, Омепразол, Эманера, Лансопразол.
- Антибактериальная терапия. Направлена на уничтожение хеликобактерной инфекции. Назначают Амоксиклав, Кларитромицин, Азитромицин. Всё это только под контролем врача. Самостоятельно употреблять без назначения эти препараты противопоказано.
- Препараты висмута. Самый известный – Де-нол.
Симптоматически назначают противорвотные медикаменты – церукал, антациды – гастал, альмагель, маалокс. Для укрепления иммунитета выписывают поливитамины, антиоксиданты, пробиотики.
Хирургическое лечение 3 степени заключается в местном удалении поражённого участка путём оперативного вмешательства или эндоскопического прижигания током – криодеструкция.
Систематические медицинские осмотры и повышенное внимание к собственному здоровью способствуют предотвратить появление тяжёлых патологий и их осложнений, таких как рак желудка.
Источник: https://bolvzheludke.ru/zabolevanija/displazia-zheludka/
Дисплазия желудка: какой диеты придерживаться, признаки тубулярной аденомы и лечение кишечного заболевания народными средствами
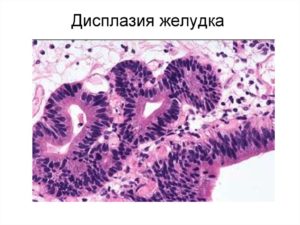
Заболевание, при котором происходит мутация эпителия носит название дисплазия желудка. При этом происходит процесс замены здоровых эпителиальных клеток на зараженные. Плоский эпителий претерпевает изменение структуры и теряет свои физиологические свойства. Заболевание характеризуется хронической формой течения, а мутация клеток носит название эпителиальная пролиферация.
Серьезность этого процесса выражается тем, что при неблагоприятном течении дисплазия способна вызвать гиперплазию. Измененные клетки не справляются со своей функцией, их срок жизни уменьшается. Секреторная функция желудка нарушается, по причине угнетения клеточных функций.
Виды клеточных изменений и стадии заболевания
Наиболее часто дисплазия затрагивает железистые эпителиальные клетки и имеет тенденцию распространения в поверхностные слои толстого кишечника. Мутация эпителия может затрагивать печень и молочные железы. Результатом таких изменений считается вероятность развития онкологических заболеваний.
Характерные черты дисплазии: структурные изменения слизистой оболочки, изменение клетки и ее перерождение в нездоровые ткани.
Болезнь классифицируют по характеру изменений функций эпителия:
- гиперсекреторная;
- гипосекреторная.
При гиперсекреторной дисплазии отмечается чрезмерное увеличение гранул в составе железистого эпителия.
Гипосекреторная дисплазия желудка характеризуется обособленным расположением групп измененных клеток, секретирующие гранулы отмечаются редко. Такое состояние может быть слабовыраженным, умеренным или выраженным.
В патологии различают три стадии развития:
- ядро клетки увеличивается в диаметре, выработка секрета слизистой снижается, развивается кишечная метаплазия;
- клиника приобретает более четкую картину. Увеличивается рост митозов (соматического деления клетки) в слизистой кишечника;
- прекращается выработка секрета измененными клетками. В клинической картине появляются симптомы, схожие с язвенной болезнью и гастритом.
Начальная стадия заболевания обратима, и успешно поддается лечению. Последняя считается стадией, граничащей с онкологией.
Причины развития
Современные исследования доказали, что развитие дисплазии желудка напрямую связаны с качеством пищевого рациона и экологическими факторами.
К причинам заболевания относятся:
- раздражение стенок пищевода и гибель клеток как следствие злоупотребления спиртными напитками;
- гиповитаминоз и недостаточность в пище важных микроэлементов;
- чрезмерное увлечение жирными и мясными продуктами;
- курение;
- злоупотребление простыми углеводами;
- неблагоприятная экологическая обстановка и работа на вредных производствах.
Кроме внешних факторов, влияющих на развитие патологии, существуют причины внутренние. К таким относят генетическую предрасположенность, плохую всасываемость слизистых желудка, снижение иммунных свойств организма.
В группе риска пациенты с заболеваниями желудочно-кишечного тракта. Заболевание встречается у детей, поэтому особенно важно посещать врача не реже одного раза в полугодие.
Клиническая картина
Опасность заболевания кроется в том, что на начальных стадиях заболевания ее крайне трудно обнаружить. Дисплазия вначале протекает бессимптомно, и клинические проявления возникают на поздней стадии.
Поэтому очень важно проводить исследования на наличие дисплазии у пациентов с неблагоприятным анамнезом, наследственными факторами и заболеваниями, способными стать причиной развития рака.
Наличие тубулярной аденомы — причина проведения диагностики с целью выявления клеточных изменений и длительной терапии.
Решающим фактором в борьбе с мутацией клеток эпителия считается своевременное обращение к врачу. Это снизит риск развития ракового процесса.
Диагностика
Для выявления заболевания следует посетить специалиста-врача гастроэнтеролога, который назначит соответствующие диагностические методы. При помощи ультразвуковой эндоскопии исследуют слизистую оболочку желудка.
Важным диагностическим приемом является РН-метрия, показывающая уровень выработки секрета. Ключевым методом диагностики считается биопсия слизистых оболочек и гистология.
[attention type=yellow]К дополнительным методам относятся рентгеноскопия, биохимические анализы, пробы на присутствие бактерии Хеликобактер.
[/attention]Современные методы терапии позволяют излечить заболевания в последней стадии. Вероятность возникновения новообразований зависит от индивидуальных факторов и колеблется от 8 до 75%. Прогноз лечения дисплазии благоприятный, но затягивать с обращением к врачу не стоит. Чем раньше выявлена болезнь, и начато лечение, тем успешнее результат.
Терапевтические мероприятия
Положительный эффект в терапии дисплазии желудка приносят только комплекс определенных мер. В ряд терапевтических мероприятий входят:
- медикаментозное лечение;
- использование опята народной медицины;
- правильно сбалансированный рацион;
- в некоторых случаях показаны инвазивные методы.
В исключительных случаях, если имеются показания, применяют эндоскопическую резекцию. В настоящее время эта процедура безболезненна, и бояться ее не нужно.
Лечение заболевания длительное. Важно исключить факторы риска, такие как алкоголь и курение, употребление в пищу канцерогенных продуктов. Соя должна быть либо исключена из рациона, либо составлять минимальную часть в меню пациента. Красное мясо в питание включать не желательно.
Медикаментозная терапия. Первостепенной задачей лечения является уничтожение Хеликобактер, бактерии, вызывающей патологии пищеварения. Прием антибактериальных препаратов, ингибиторов и средств с содержанием висмута способствуют уничтожению этого патогенного организма. Применяются в лечение и метаболические препараты.
Лекарства, относящиеся к группе антиоксидантов назначаются на длительный период, иногда принимать их следует в течение нескольких лет. Антибиотики эффективны только в терапии детей до 18 лет. У взрослого человека желудочно-кишечный тракт уже сформирован, поэтому такие препараты не принесут желаемого результата.
Народные методы лечения. Народная медицина предлагает ряд средств, направленных на улучшение состояния больного. К ним относятся травяные сборы и овощные соки. Рекомендовано употребление свежевыжатого сока из моркови в течение 10 дней. Принимать его нужно за 50 минут до приема пищи.
Эффективен сок белокочанной капусты, который принимают в теплом виде за час до еды. Курс употребления составляет 3 недели.
[attention type=red]Народная медицина советует принимать отвар шалфея. Сбор из корней одуванчика, аира, трав полыни, тысячелистника и горечавки рекомендован в качестве средства для ополаскивания ротовой полости за полчаса до еды.
[/attention]Китайские целители рекомендуют употребление овощей, богатых фитонцидами, которые способны увеличить секреторную способность слизистых. К таким овощам относятся лук и чеснок.
Правильное питание в лечении болезни
Для определения пищевого рациона в зависимости от стадии заболевания необходимо обратиться за консультацией к врачу-диетологу. В любой стадии болезни организму требуется достаточное количество жидкости. Оптимальным вариантом при дисплазии считается употребление ягодных, фруктовых и овощных соков.
Следует знать, как правильно приготовить пищу для страдающего дисплазией. Продукты должны проходить обработку в виде запекания, варки и тушения. Для эффективности терапии меню следует правильно сбалансировать. Количество потребляемых калорий зависит от индивидуальных особенностей организма. Баланс белков, жиров и углеводов должен соответствовать норме.
Количество приемов пищи не должно быть менее четырех. После еды лучше совершить небольшую прогулку для стимуляции пищеварительного процесса. Все вопросы, касающиеся питания, могут решаться в ходе терапии. Решающим фактором служит изменение обменных процессов или массы тела пациента.
При тяжелом течении заболевания показаны оперативное вмешательство и терапевтические мероприятия, назначаемые врачом онкологом.
Дисплазия эпителия желудка — серьезное заболевание, требующее серьезного и осмысленного подхода. От того, как рано диагностирована дисплазия и начато лечение, зависит успешность результата. Не стоит отчаиваться, если доктор рекомендует произвести резекцию. Устранение причины заболевания — путь к выздоровлению.
Источник:
Дисплазия желудка — причины, степени, лечение, профилактика
Дисплазией желудка называется хроническое заболевание, при котором наблюдается мутация клеток эпителия желудка. Из-за этого нарушаются функции органа, а прогрессирование болезни приводит к предраковому состоянию.
Своевременное лечение позволяет наладить работу желудка, восстановить ее функции и регенерацию клеток. Давайте рассмотрим главные особенности дисплазии, стадии ее развития и способы лечения.
Особенности дисплазии и причины ее возникновения
Важно! Причиной преждевременной гибели клеток становится нарушений секреторной функции желудка.
Дисплазия желудка является серьезной патологией, которая в процессе своего развития изменяет гистологическое строение ткани. В это время клетки эпителия мутируют, сокращается их продолжительность жизни. Среди причин, которые становятся провокаторами развития дисплазии существуют внешние и внутренние факторы:
- Среди всех необходимо выделить злоупотребление алкоголем и курение, так как два этих фактора вместе наносят существенный вред слизистой оболочке.
- Нехватка в организме полезных минералов и витаминов.
- Переедание и употребление большого количества жирной, жареной и вредной пищи.
- Большое количество углеводов в употребляемой пище.
Кроме явных причин существуют и внутренние, которые приводят к нарушениям данного вида:
- Если полезные микроэлементы плохо всасываются.
- При сниженном иммунитете организм начинают атаковать вирусы и бактерии, которые могу стать возбудителям воспалений слизистой желудка.
- Генетическая предрасположенность человека к заболеваниям желудочно-кишечного тракта.
Важно! Несмотря на большое количество причин возникновения дисплазии желудка, главным фактором остается неправильный образ жизни и питания.
Степени развития патологии и ее диагностика
Для развития дисплазии желудка характерно 3 степени, каждая из которых имеет свои особенности развития и поражения:
- Первая степень – увеличиваются ядра клеток. Секреция снижается и нарушается работа пищеварения. Обнаруживается кишечная метаплазия.
- Вторая степень – Клиническая картина становится более явной, так как увеличивается численность митозов. Ухудшается состояние и функционирование пищеварительной системы.
- Для третьей характерно прекращение секреторной функции. Митозов становится все больше, клетки перестают функционировать в обычном режиме.
Дисплазия желудка 1 и 2 степени поддается консервативному лечению и поэтому при выявлении патологии на этой стадии, больной может рассчитывать на полное искоренение проблемы. Тяжелая 3 степень – для нее необходимо использование усиленного лечения, так дисплазия желудка этой стадии называется предраковым состоянием.
Для дисплазии желудка лечение начинается после установления точного диагноза и выявления провокаторов мутации клеток. Чем раньше человек обращается за квалифицированной помощью к врачу, тем скорее выявляется патология, с которой намного проще бороться в начальной стадии. В качестве методов диагностики используют такие действия:
- Первичный прием, осмотр врача, сбор жалоб пациента и пальпация.
- Выявление кислотности и кислотно-щелочного баланса.
- Эндоскопическое исследование.
- Тест на выявление бактерии Хеликобактер пилори.
- Биопсия пораженного участка желудка – проводится во время эндоскопии и не требует дополнительного обезболивания.
- Биохимическая генетика.
Источник: https://xn--90ad9d.xn--p1ai/bolezni-zheludka/dieta-pri-displazii-zheludka.html
Дисплазия эпителия желудка
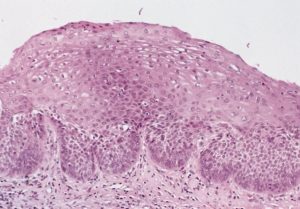
Дисплазия желудка – хроническая форма болезни, что поражает его внутренние эпителиальные ткани, отчего они постепенно мутируют (эпителиальная пролиферация), чем влияют на функционирование органа. При прогрессировании заболевания вероятность появления онкологии постоянно увеличивается (предраковое состояние).
Суть заболевания
Дисплазия меняет гистологическое строение ткани и тинкториальные свойства эпителия. Эпителиальные клетки мутируют и замещаются атипичными, что возникают вследствие пролиферации недифференцированных клеток. Прежде всего наличие дисплазии влияет на секреторную функцию желудка, так как угнетается работоспособность обкладочных и главных клеток, период их жизни становится более коротким.
Дисплазия чаще всего возникает в частичках железистого эпителия (в шейках и перешейках желез) и распространяется по поверхностному отделу толстой кишки, может также поражать молочные железы или печень.
При формировании патогенных тканей у больного может развиваться рак. Дисплазия является промежуточным этапом между гиперплазией и раком, это – эпителиальная пролиферация слизистой оболочки.
Заболевание характеризуется тремя основными чертами:
- дезорганизацией структуры слизистых;
- атипией на клеточном уровне;
- дефектами в дифференциации на клеточном уровне.
Классификация дисплазии эпителия по изменению секреторной функции органа выглядит так:
- гиперсекреторная;
- гипосекреторная.
Эти патологии часто сопровождаются кишечной метаплазией.
Гипосекреторная дисплазия
В железистых тканях становится меньше секреторных гранул покровно-ямочного эпителия. Существует две формы такой дисплазии:
- слабовыраженная – ткань состоит из мономорфных кубических клеток, что имеют более крупные размеры и большие светлые ядра;
- умеренная;
- выраженная – клетки расположены отдельно, сосочковидными скоплениями или группками, секретирующие гранулы встречаются нечасто.
Диагностирование выраженной или умеренной дисплазии является маркером, повышающим риск мутации в онкологию. Такой тип отвечает умеренно- и высокодифференцированным аденокарциномам.
Гиперсекреторная дисплазия
Покровно-ямочный эпителий в железах слизистой содержит чрезмерное скопление секретирующих гранул.
Степени дисплазии
Сегодня дисплазию разделяют на 3 этапа:
- І степень (можно увидеть гиперхроматоз и уменьшение секреции слизи, начинается кишечная метаплазия);
- ІІ степень (патологические процессы становятся более явными, деление на клеточном уровне происходит быстрее и чаще, число клеток Панета и бокаловидных становится меньше);
- ІІІ степень (патологический процесс становится еще более наглядным, он характеризуется пролиферацией больших участков, секрет не выделяется, процесс является предраковым).
На первых этапах развития заболевания оно является обратимым при должной терапии. Последняя стадия граничит с онкологией и требует более глубокого лечения, часто возникает на фоне полипоза желудка или хронического атрофического гастрита, т. д.
При отсутствии своевременной и адекватной терапии риск развития онкологии доходит до пределов ¾ случаев.
Причины
Вредные привычки могут спровоцировать дисплазию органа.
Чаще всего причиной дисплазии являются регенерация и гиперплазия. причина – мутация эпителиальной ткани на клеточном уровне. Внешние причины развития дисплазии:
- качество продуктов питания;
- курение;
- алкоголизм или частое употребление крепкого алкоголя в больших количествах;
- недостаток витаминов, минералов в употребляемой пище;
- употребление большого количества соли, морских продуктов или мяса, отчего стенки органа становятся раздраженными.
Иные факторы, что провоцируют дисплазию:
- наследственная предрасположенность;
- нарушение работы иммунной системы;
- хронические заболевания желудочно-кишечного тракта;
- генетика;
- хронический авитаминоз;
- проблемы со всасыванием в желудке.
Симптомы
Ранние этапы болезни, как и предраковые состояния, характеризуются тем, что симптомы болезни отсутствуют.
Поэтому так важно при предрасположенности к таким заболеваниям планово проходить проверку у специалистов для своевременного диагностирования недуга. Чаще всего болезнь проявляется, когда начинается онкологический процесс.
Если при диагностике появляется минимальное подозрение на дисплазию, пациента отправляют на более глубокую проверку.
Лечение дисплазии желудка
Так как заболевание является опасным возможными осложнениями, важно незамедлительно проводить терапию. Для того, чтоб избавиться от патологии, больного лечат комплексно, используя фармацевтические препараты, средства народной медицины, а также, в случае необходимости, инвазивные методы терапии. Регенерация покровно-ямочного эпителия желудка невозможна без такого комплексного лечения.
В группе риска часто находятся дети. Всем, кто находиться в группе риска, рекомендуют проходить обследования дважды в год.
Терапия заболевания проводится на протяжении длительного периода. В первую очередь, пациенту нужно отказаться от всех вредных привычек, особенно от курения и употребления алкогольных напитков. Также необходимо тщательно следить за своим питанием.
[attention type=green]Продукты, что содержат канцерогенные добавки, следует полностью исключить из рациона. Под запретом также находятся консервы и красное мясо. Присутствие соли в блюдах нужно минимизировать.
[/attention]Больному рекомендуют следить за балансом белков, жиров и углеводов, а также соотношением жиров растительного и животного происхождения.
Медикаментозное
В первую очередь, в терапии болезни используются препараты, что направлены на уничтожение бактерий Хеликобактер:
- антибактериальные препараты;
- ингибиторы;
- препараты висмута.
Антибиотики используют только для пациентов до 18 лет, так как на взрослых они не действуют из-за того, что их желудочно-кишечный тракт уже сформировался. Также пациенту назначают курс антиоксидантов, иногда длительностью в несколько лет.
Чтоб лечить нарушение секреторной функции желудка, используют метаболические средства. Также применяют гипербарическую оксигенацию. Параллельно с консервативными методами можно пользоваться народными средствами. Запрещается применять народные лекарства без предварительной консультации с лечащим врачом.
Народными средствами нельзя вылечить заболевание, но они могут использоваться, как вспомогательная терапия, например, для снятия раздражения желудка или улучшения регенерации тканей.
Хирургическое
Если есть показания к оперативному лечению дисплазии, больному проводят эндоскопическую резекцию.
Профилактика
Профилактические меры – это:
- здоровый образ жизни;
- физическая активность;
- правильное питание;
- баланс белков, жиров и углеводов в ежедневном меню;
- присутствие в рационе фруктов и овощей;
- плановое обследование у специалистов в назначенные периоды при наличии предрасположенности к болезни;
- своевременное лечение хронических болезней органов пищеварения;
- отказ от курения;
- ограничение употребления алкогольных напитков.
Источник: http://TvoyZheludok.ru/bolezni/displaziya-zheludka.html
Дисплазия желудка (эпителия, слизистой) 1-3 степени: что это такое, симптомы, тяжелая форма, причины, лечение и профилактика
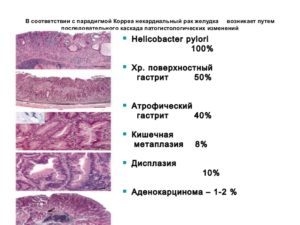
Дисплазия желудка — очень опасное заболевание. При игнорировании лечения, вероятность, что оно перерастет в рак, очень высока.
Что такое
Дисплазия — это нарушение функционирования и структуры клеток ткани желудка. В процессе развития заболевания происходит перерождение здоровых клеток в зараженные.
В итоге секреция желудка и средняя продолжительность жизни клеток уменьшается. Как правило, дисплазия берет свое начало в шейках и перешейках желез желудка и поверхностных отделах толстой кишки, молочных железах и печени.
Виды
Дисплазия желудка бывает двух видов:
- гипосекторная (слабовыраженная, умеренная, выраженная);
- гиперсекторная.
Гипосекторный вид дисплазии характеризуется сниженным количеством секреции в эпителии. Дисплазия данного вида может быть слабовыраженной, умеренной и выраженной.
Стоит отметить, при слабовыраженной дисплазии (когда эпителий складывается из клеток с большими светлыми ядрами) риск того, что заболевание перерастет в рак значительно ниже, чем при умеренной и выраженной (когда клетки располагаются не близко друг к другу в виде скоплений, а гранулы, выделяющие секрецию, попадаются редко).
Гипосекторнй вид характеризуется большим количеством гранул, которые вырабатывают секрецию и образуют полип желудка.
Степени
Данное заболевание имеет три степени.
Первая степень
Характеризуется значительным сокращением количества секреции, наблюдается гиперхроматоз.
Вторая степень
При дисплазии 2 степени клетки делятся более активно. В результате чего их становится очень много, при этом количество здоровых клеток уменьшается.
Стоит отметить, вторая форма является очень тяжёлой. При этом если вовремя начать лечение пациент сохраняет все шансы на выздоровление.
Третья степень
Дисплазия 3 степени характеризуется тем, что секреция практически не выделяется, количество пораженных тканей увеличивается. При данной степени заболевания велика вероятность образования полипов желудка.
Если обратиться за помощью к врачу своевременно, то Дисплазия желудка первой и второй степени, при своевременном обращении к врачу и вовремя начатом курсе терапии, поддается лечению.
Третья степень дисплазии является наиболее тяжелой и если не пройти полный курс, велика вероятность, что заболевание перерастет в онкологию. Согласно статистике, так происходит практически в большинстве случаев (около 70%).
Может ли перерасти в рак
Дисплазия желудка, согласно статистическим данным, перерастает в раковое заболевание более чем в 70% случаев. Именно поэтому важно вовремя диагностировать заболевание, и своевременно принять меры.
Лечение
Дисплазия желудка является крайне опасным заболеванием. Осложнения, которые могут возникнуть, если не лечить заболевание, самые серьезные, не исключен летальный исход.
Чтобы избавиться от патологии, необходима комплексная терапия: пациент должен принимать фармацевтические препараты, а также при необходимости применять инвазивные методы терапии. В противном случае восстановить покровно-ямочный эпителий желудка будет невозможно.
Вылечить заболевание за несколько дней не получится. Реабилитационный период занимает довольно длительное время.
Первым делом заболевший должен отказаться от любых вредных привычек, в частности, курения и алкоголь содержащих напитков. Важно правильно питаться, консервы, красное мясо и любые продукты, содержащие канцерогены, необходимо исключить.
Следует снизить количество потребляемой соли и продуктов ее содержащих. Специалисты также рекомендуют контролировать количество белков, жиров и углеводов, следить за соотношением жиров растительного и животного происхождения.
Нередко пациентами с диагнозом дисплазия желудка становятся дети и подростки. Именно поэтому тем, кто имеет предрасположенность, нужно обследоваться дважды в год.
Возможные осложнения
При нормальном функционировании организма происходит регулярное обновление клеток слизистой. При неправильном питании, наличии вредных привычек и употреблении лекарств, процесс обновления притормаживается, возникает воспалительная реакция.
При таком развитии событий необходима адекватная терапия, в противном случае степень нарушений будет куда более серьезной. Самым опасным осложнением дисплазии желудка является рак.
Прогноз
Нередко пациентами с данным диагнозом становятся дети и подростки. Часто причиной тому является генетическая предрасположенность или неправильный рацион питания. В любом случае они находятся на учете у гастроэнтеролога, который должен регулярно осматривать и проводить обследование.
Чтобы изменить клиническую картину в лучшую сторону, необходимо придерживаться правильного питания, поддерживать иммунитет, избегать различных кишечных инфекций. В случае своевременного диагностировании и лечения, положительного результата добиться можно в кратчайшие сроки.
При наличии различного рода проблем с желудком не стоит откладывать визит к врачу. Важно помнить, что только внимательное и трепетное отношение к своему организму позволит избежать серьезных последствий, в частности, рака желудка.
Дисплазия желудка: степени развития, признаки и проявления, как лечить
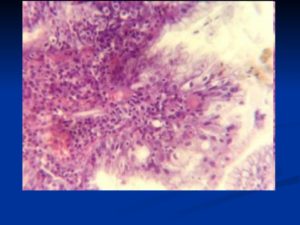
Хронические заболевания пищеварительного тракта являются одной из основных проблем в гастроэнтерологии. Не в последнюю очередь из-за того, что они часто становятся причиной дегенеративных процессов в слизистой оболочке, что потенциально может окончиться онкологическими патологиями.
Ниже мы детально разберем, что такое дисплазия желудка, почему дисплазия желудка возникает, какие группы пациентов находятся в группе риска, как ее можно диагностировать, какие возможные последствия и как проводится лечение этого состояния.
Особенности патологии и причины ее возникновения
Что такое дисплазия желудка? Это термин, под которым подразумевают дегенеративные изменения слизистой оболочки органа.
Если быть более точным, то изменяется структура эпителиальных и железистых клеток, что приводит к нарушению их нормальной функции.
Обычно дисплазию не выделяют как отдельный диагноз, поскольку она сопровождает другие заболевания желудка и является морфологическим состоянием, которое выявляют при цитологическом исследовании.
Причиной дисплазии эпителия обычно являются хронические заболеваний желудка:
- язвенная болезнь;
- хронический гастрит;
- дуоденогастральный рефлюкс;
- болезнь Крона;
- лучевое или химическое поражение слизистой оболочки желудка.
Отдельно можно выделить факторы, которые способствуют развитию дисплазии слизистой оболочки:
- длительное курение;
- злоупотребление алкогольными напитками;
- хронические заболевания печени, сердечно-сосудистой системы;
- нерациональное питание;
- воздействие вредных факторов внешней среды (химические реагенты, лучевая нагрузка);
- хеликобактерная инфекция;
- прием некоторых медикаментов (цитостатиков, противовоспалительных средств).
В патогенезе развития этих изменений важна роль хеликобактерной инфекции. Ее хроническая персистенция способствует развитию хронического воспалительного процесса и нарастанию дегенеративных изменений эпителия.
Это состояние чаще выявляют у пациентов старше 35 лет. У детей и подростков дисплазия является очень редкой находкой. Также достоверно чаще ее наблюдают у мужчин.
Основные признаки и клинические проявления
Симптомы дисплазии желудка – неспецифические. В период ремиссии основного заболевания, они могут полностью отсутствовать. В остальных случаях на первый план выходят следующие симптомы:
- ощущение тяжести в верхней половине живота, которое усиливается после приема пищи;
- периодические ноющие боли средней интенсивности;
- уменьшение аппетита, появление отвращения к определенным продуктам;
- склонность к запорам или поносам;
- ощущение изжоги или жжения в области грудины;
- уменьшение массы тела;
- тошнота, рвота;
- общая слабость;
- повышение температуры тела;
- уменьшение работоспособности;
- головокружение;
Интенсивности клинической симптоматики варьирует от степени компенсации заболевания. Однако для дисплазии слизистой оболочки характерно периодическое рецидивирование клинических признаков и нарастание их интенсивности.
Степени развития патологии
Морфологически принято дисплазию эпителия слизистой оболочки желудка делить на три последовательные степени развития:
- Первая степень – происходят незначительные структурные изменения клеток. Обнаруживается увеличение ядер в размерах, области кишечной метаплазии. Функция слизистой оболочки практически не изменена, но иногда возможно уменьшение или увеличение объема секрета.
- Вторая степень – наблюдается увеличение или уменьшения количества клеток, которые существенно отличаются от нормальных. В них ядро увеличено, изменяется ацидофильность цитоплазмы, упрощаются многие органеллы и элементы цитоплазматической системы. Возможна выраженная гиперплазия. Функция таких клеток существенно нарушена.
- Третья степень – при исследовании клетки по форме, размерах и содержимому отличаются от нормального эпителия желудка. Происходит существенные дегенеративные изменения структуры клеток, иногда наблюдается их интенсивный рост и размножение. Является состоянием, которое плавно переходит в рак желудка.
Методы диагностики
Обследования пациента начинается из сбора анамнеза. Обычно такие больные длительное время имеют диспепсические симптомы или болеют тем, или иным заболеванием желудка. Обязательно необходимо уточнить, были ли случаи рака желудка в ближайших родственников, а также определить возможные факторы риска.
Золотым стандартом диагностики, который помогает установить диагноз дисплазии слизистой, является фиброгастродуоденоскопия с биопсией измененных участков.
Во время обследования врач обращает внимание на области, которые отличаются цветом (бледность, гиперемия, отек), находятся на дне или краю язвы. Для большой точности забор тканей проводится как минимум с 3-х участков.
Также делается анализ на наличие хеликобактерной инфекции.
Взятые образцы отправляются на цитологическое исследование в специальную лабораторию. Его результат обычно нужно ждать 3-7 дней.
Профилактика и прогноз
Чтобы избежать возникновения заболевания нужно придерживаться следующих рекомендаций:
- Бросить курение, и избегать злоупотребления алкогольными напитками.
- Избегать токсических химических реагентов и лучевого излучения.
- Своевременно проводить лечение заболеваний желудка.
Источник: https://GastrituNet.online/bolezni-zheludka/onco/opuholy/displaziya-zheludka.html