Причины возникновения панариция и виды. Симптомы и варианты лечения
Если вы не знаете, что такое панариций и как распознать это заболевание, то читайте нашу статью.
Панариций – это гнойное воспаление пальца, известное в народе как «волосень» из-за специфики его распространения по тканям.
Тонкие сухожильные волокна, расположенные вдоль пальцев, сначала формируют своеобразную сеточку, а затем и вовсе сливаются в единый «волос», по которому воспалительный процесс добирается до костей.
Что предпринять, чтобы справиться с недугом? К какому врачу обратиться за помощью? Какие могут быть последствия бездействия? Читайте в нашей статье.
Причиной воспалительного процесса являются патогенные микроорганизмы, проникающие под кожу в результате повреждений одного из следующих типов:
- Поверхностные – ссадины, царапины, трещины. В группу риска входят люди, имеющие невротичную привычку грызть ногти, откусывать заусенцы и злоупотребляющие обрезным маникюром в нестерильных условиях.
- Глубокие – колотые раны от ножа, занозы, швейной иголки, колючки растения или когтей животного.
- Химические – повреждение эпидермиса под влиянием агрессивных веществ (бытовая химия, косметические средства, мыло с высоким содержанием щёлочи).
- Медицинские – хронические кожные заболевания (красная волчанка, псориаз), сахарный диабет, авитаминоз, сосудистые заболевания конечностей, микоз, ожог, вросший ноготь.
Чаще всего провокатором панариция выступает стафилококк, однако это может быть:
- стрептококк;
- кишечная палочка;
- гнилостная инфекция и т. д.
Обратите внимание! Согласно медицинской статистике, 30% пациентов заболевают вследствие незначительных бытовых травм. В большинстве случаев инфекция локализуется на указательном, среднем или безымянном пальце правой руки. Основная группа риска – дошкольники и люди от 20 до 50 лет.
В зависимости от месторасположения воспаления и его характера различают несколько видов патологии.
Кожный
По внешнему виду напоминает волдырь с желтовато-красным (из-за примеси крови) гнойным содержимым. Кожа вокруг воспаления краснеет, появляется пульсирующая боль и жжение. Этот вид панариция легко лечится и редко даёт осложнения, так как воспаление проникает только под верхние слои дермы.
Важно! Не стоит пытаться прокалывать гнойник – банальное нарушение стерильности зачастую приводит к усилению воспаления, поражению лимфатических узлов и кровеносных сосудов.
Самая распространённая форма болезни. Воспаление чаще локализуется в области ногтевой фаланги, реже – на внутренней стороне ладони и пальцев:
- Кожа на месте поражения становится плотной, обезвоженной и припухлой, тем самым ограничивая подвижность.
- В некоторых случаях отмечается некроз и гнойное расплавление клетчатки.
- Боль пронзающая, пульсирующая, часто отмечается ухудшение общего самочувствия и повышение температуры тела.
На первых этапах применяется консервативное лечение, но если оно не помогает – панариций вскрывается хирургическим путём.
Чем дольше подкожный панариций остаётся без лечения, тем выше вероятность того, что воспаление поразит:
- сухожилия;
- суставы;
- кости.
Околоногтевой
Околоногтевой валик становится припухшим, красным, болезненным, на поверхности могут появиться гнойники. Эту форму заболевания можно получить путём отрывания заусенцев или через непродезинфицированные маникюрные принадлежности.
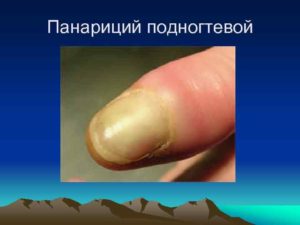
Подногтевой
Симптоматика та же, что и при околоногтевом панариции, но с одним отличием – при нажатии из-под ногтевой пластины выходит гной. Возникает в результате глубокой травмы тканей. Гной оказывается заперт между ногтем и кожей, из-за чего инфекция быстро распространяется вглубь.
Сухожильный
Наиболее опасная форма болезни, которая вытекает из подкожного панариция, или в случае когда больной самостоятельно прокалывает гнойник. Гнойное воспаление поражает соединительные ткани и сухожилия. Вылечить сухожильный панариций сможет только опытный хирург.
Суставной
Для этой формы болезни характерна боль, обостряющаяся по ночам, выраженный отек, покраснение и веретенообразная деформация пальца, ограничивающая его движение. Больной чувствует на себе все типичные для интоксикации симптомы:
- жар;
- озноб;
- слабость;
- тошноту.
Суставной панариций – это гнойное поражение межфалангового или пястно-фалангового сустава. Возникает в результате серьёзной травмы или вытекает из других видов панариция.
Костно-суставной
Чаще всего это следующая стадия суставного панариция. Боль уменьшается, а гной начинает выходить наружу естественным образом, либо посредством дренажа. Характерный симптом – появление боковой подвижности в поражённом суставе, при которой иногда может появиться костная крепитация.
Важно! Лечение суставных панарициев должен осуществлять хирург. На ранних сроках проводятся пункции сустава. На поздних – сквозное дренирование и промывание суставной полости. При костно-суставном выполняется резекция сустава. Запущенное разрушение тканей чаще всего заканчивается ампутацией.
Различают два вида костного панариция:
- Первичный развивается вследствие колотых ран, повреждающих надкостницу.
- Вторичный – осложнение подкожного. Больной страдает от жара, озноба и сильной головной боли. Деструктивные изменения в фалангах могут быть замечены на рентгеновском исследовании уже на 10-й день болезни. Если в первые двое суток медикаментозная терапия не даёт результатов – врач назначает хирургическое вмешательство.
Как распознать недуг по симптомам?
Симптоматика зависит от разновидности панариция:
- Кожный – покраснение, зуд, гнойник с мутным содержимым, боль при попытке шевелить повреждённой конечностью.
- Подкожный – отёк с уплотнением тканей и гиперемией, боль ощущается при надавливании на него.
- Околоногтевой – набухает и гноится околоногтевой валик. Сам ноготь портится: становится ломким, расслаивается и ломается.
- Подногтевой – повреждённая фаланга краснеет и отекает, температура тела повышается, при надавливании на ноготь возникает острая боль. Пластина ногтя постепенно разрушается, а иногда и может отпасть.
- Костный , сухожильный, суставной, костно-суставной имеют примерно одинаковую симптоматику: жар, лихорадка, отёк, покраснение поражённой области, ограничение или полное прекращение двигательной активности, острая боль.
Как диагностируется и к какому врачу идти за помощью?
Для диагностики при первичном панариции за помощью следует обращаться к травматологу или хирургу, при вторичном – исключительно к гнойному хирургу. Для постановки точного диагноза доктор проводит следующие мероприятия:
- Сбор анамнеза – врач опрашивает пациента, выявляя жалобы и способ получения травмы, а также осматривает конечность на предмет гнойного воспаления, деформации, припухлости и болезненности.
- Рентгенография – помогает обнаружить уплотнения в мягких тканях, сужение или расширение суставных щелей.
- Лабораторные анализы – общий анализ крови, скорость оседания эритроцитов, БАК-посев. Назначаются для обнаружения общих воспалительных изменений и патогенной микрофлоры.
Обратите внимание! В случаях когда врач затрудняется с определением стадии панариция, у пациента берут пункцию сустава для оценки характера синовиальной жидкости.
Консервативная терапия возможна только на начальной стадии заболевания. Она включает мази, компрессы, антибиотические препараты, а с разрешения врача дополняется средствами народной медицины.
Мази
От панариция чаще всего назначают одну из следующих мазей:
- Ихтиоловую – оказывает антисептическое, противовоспалительное и обезболивающее действие. Эффективна на первом этапе заболевания. Благодаря тому что мазь не всасывается в кровь, её безопасно использовать беременным женщинам.
- Тетрациклиновую – эффективна при борьбе с гнойными поражениями тканей. Угнетает патогенную микрофлору. Мазь следует наносить непосредственно на сам очаг воспаления.
- Вишневского – обеззараживает рану и очаг поражения, дренирует гной. Наиболее эффективна в качестве повязки на ночь.
- Синтомициновую – препятствует развитию некроза, убивает болезнетворные микроорганизмы, ускоряет процессы заживления.
- Левомеколь – благодаря антибиотикам в составе уничтожает патогенную микрофлору и борется с воспалением. Ускоряет процессы регенерации тканей.
Компрессы
Следующие примочки зарекомендовали себя в комбинированной терапии панариция:
- «Димексид» – снимает припухлость, воспаление и уменьшает болевые ощущения. Так как препарат быстро проникает сквозь кожу и всасывается в кровь его разводят с водой. Пропорции зависят от выраженности патологического процесса и регулируются врачом.
- «Хлоргексидин» – оказывает антисептическое воздействие на поражённые ткани. Нетоксичен – используется в лечении недуга в домашних условиях на пальцах ног и рук у детей и беременных женщин.
- «Биосепт» – убивает болезнетворные бактерии. Раствор используют в качестве основы для примочек по 5–6 раз в день.
- Настойка эвкалипта – настойку разводят водой в пропорции 1 к 10 и прикладывают к гнойнику на ночь.
- Медицинский спирт + прополис. Компоненты смешивают в равных пропорциях. Полученную массу прикладывают к больному месту и фиксируют бинтом. Примочку необходимо держать до полного высыхания, после чего менять на новую.
Важно! Компрессы на основе мазей и других жирных средств необходимо менять как можно чаще, так как тёплая и влажная среда – почва для размножения болезнетворных бактерий.
Для лечения панариция врачи чаще всего выписывают антибиотики из группы пенициллинов и цефалоспоринов:
- «Ампициллин» – суточную дозу подбирают в зависимости от конкретного случая. Курс лечения – не менее 7 дней.
- «Цефазолин» – средство широкого спектра действия. Вводится внутривенно или внутримышечно. Используется для лечения детей старше одного месяца.
- «Банеоцин» – представляет собой комбинацию двух антибактериальных препаратов, усиливающих действие друг друга. Применяются как в виде порошка, так и в виде мази.
- «Амоксиклав» – комбинированный антибактериальный препарат. Чаще всего применяется в виде таблеток. Используется при лечении панариция у беременных женщин и грудных детей.
- «Азитромицин» – препарат группы макролидов, обладающий широким противомикробным спектром действия. Курс лечения варьируется от 3 до 5 дней. Недопустим для лечения детей и беременных женщин.
Антибиотики используются как одно из средств консервативного лечения панариция или же после хирургического вскрытия.
Средства народной медицины в домашних условиях
При первых симптомах панариция допустимо использовать народные средства в качестве вспомогательного пункта к основному лечению. Больше всего зарекомендовали себя следующие рецепты:
- Раствор марганцовки + настойка календулы. Смешайте жидкости в равных пропорциях и разбавьте в 100 мл воды. Используйте как ванночку для повреждённого пальца.
- Мякоть алоэ-вера. Из листа алоэ вычищают мякоть, разминают, фиксируют между двух марлевых листов и прикладывают к нагноению на 3–4 часа.
- Запечённый лук. Головку лука необходимо запечь в духовке для мягкости. После этого – разрезать и приложить к больному месту на 5 часов.
- Свёкла. Свёклу натереть на тёрке, а полученную кашицу приложить к ране и примотать стерильным бинтом на ночь.
Хирургическое вмешательство: когда проводится вскрытие?
Если консервативное лечение не дало результата и панариций прогрессировал до глубокой стадии – хирургическое вмешательство неизбежно.
Сама операция проходит в несколько этапов:
- Анестезия – воспаление обезболивается раствором лидокаина или новокаина.
- Иссечение – выполняется разрез и удаление отмерших тканей и гноя.
- Санация – полость нарыва обрабатывается антисептическими препаратами.
- Дренирование – устанавливается дренаж, чтобы обеспечить полный отток гноя.
- Перевязка – накладывается антисептическая повязка.
В послеоперационный период больному назначают приём обезболивающих и антибиотических препаратов, а также обработку раны антисептиками. В некоторых случаях лечение дополняется физиотерапевтическими процедурами.
Какие могут быть осложнения?
Беспрепятственно прогрессирующее воспаление может стать причиной формирования флегмоны кисти, лимфангита, лимфаденита, а в особо тяжёлых случаях – сепсиса.
Даже если лечение всё же будет оказано на этой стадии, после иссечения гнойно-некротического процесса более 50% больных страдают от ограничения двигательной функции кисти.
Прогноз
Если врачебная помощь была оказана на начальных стадиях заболевания – прогноз на полное выздоровление положителен. Если же воспалительный процесс прогрессировал до второй или третьей стадии, даже после удачного иссечения нагноения двигательная функция пальца будет ограничена тугоподвижностью. Реже выявляются анкилозы.
Панариций на начальных стадиях может показаться безобидным покраснением, как после неудачно сорванного заусенца. Несмотря на это откладывать визит к врачу и заниматься самолечением нельзя. Поражение пальца требует квалифицированного лечения, а в некоторых случаях даже хирургического вмешательства.
по теме
В видео показаны виды, формы и типы течения панариция:
Источник: https://idealnyi-manikur.ru/articles/ukhod-za-rukami/chto-takoe-panariciy.html
Панариций пальца на руке, ноге — симптомы, причины, лечение в в домашних условиях
Каждый день наши руки выполняют множество действий. Естественно, без мелких травм не обходится, любое повреждение пальца может привести к воспалению микротравмы, и далее к развитию подкожного острогнойного процесса под названием панариций.
Виды панариция
- Околоногтевая форма (паронихий). Воспаляется валик около ногтя. В подавляющем большинстве случаев возникший паронихий – это результат неаккуратно сделанного маникюра. Нагноение начинается у корня ногтевой пластины, в области ногтевого валика. Причина чаще одна – мелкие порезы и микротравмы валика;
- Кожная форма.
Начинает развитие на пальце, с обратной стороны кисти. Под кожей, в образовавшемся пузыре, накапливается гнойный экссудат. Иногда содержимое имеет кровянистые примеси. Кожа в области пузыря сильно краснеет, почти не болит, может чувствоваться небольшое жжение. Если пузырь начал увеличиваться, значит болезнь усугубляется;
- Подногтевой панариций.
При этой форме болезни воспаление начинается в мягких тканях под пластиной ногтя. Часто подногтевой панариций – это следствие неосторожного укола, или случайной занозы в палец, под ноготь.
- Костная форма. При этой форме страдает костная ткань на пальцах, если в нее попадает инфекция (к примеру, при открытом виде переломов);
- Суставная форма.
Поражается межфаланговый сустав (гнойный артрит). особенность этого типа болезни – веретенообразные пальцы, которыми трудно и больно шевелить;
- Суставно-костная форма. Кроме сустава затрагивается еще и кость, а сухожилия сохраняются;
- Сухожильная форма. Это осложненный тип болезни, приводящий к неподвижности кисти.
При этом пальцем становится невозможно двигать из-за его опухоли и сильной боли.
Подкожный панариций
Как утверждает статистика, подкожный панариций врачи диагностируют в 40% случаев. Затруднение с установлением диагноза возникают у людей с плотным верхним слоем дермы. Гнойный процесс затрагивает подкожно-жировой слой.
Признаки подкожного гнойного воспаления начинают появляться примерно через неделю, после травмы пальца:
- В начале у больного в пальце появляется дискомфортное ощущения «распирания» изнутри, жжение;
- Чуть позднее палец начинает «дергать и тянуть», появляется прерывистая боль, усиливающаяся постепенно, особенно при опускании кисти вниз. Чем больше прогрессирует болезнь, тем больше дискомфорта ощущает больной, а боль в руке может даже мешать ночному сну;
- Кожа на месте воспаления становится натянутой, гиперемированной, наблюдается сильный отек (чаще на тыльной стороне кисти);
- Температура больного подскакивает до показателя 38С;
- Общее недомогание
Подкожный панариций коварен тем, что в самом начале мало кто обращает внимание на незначительные болевые ощущения, поэтому воспаленная жидкость беспрепятственно проникает в суставы, сухожилия и в первые фаланги на пальцах.
Случается, причиной поражения глубоких тканей становится некомпетентное лечение: к примеру, назначение не тех антибактериальных препаратов, к которым чувствительны выявленные болезнетворные микроорганизмы и т.д.
Лечение панариция
Подкожный панариций можно постараться вылечить и дома. В принципе, лечение панариция в домашних условиях вполне возможно, но только в самом начале болезни, пока нет слишком выраженных болевых ощущений или рука еще не опухла.
Если у пациента обнаруживаются другие заболевания, такие как диабет второго типа или иммунодефицитные состояния, то лечение панариция в домашних условиях становится невозможным, нужен контроль доктора во избежание распространения инфекции глубоко внутрь, на суставы, кости и глубоко расположенные ткани.
[attention type=yellow]Лечение панариция безоперационным (консервативным) методом проводят тогда, когда воспаленное место слегка уплотнено, а жидкие выделения серозные (прозрачные, редко с желтым оттенком).
[/attention]Оперативно лечить панариций пальца следует в случае, если обратное развитие заболевания не наступило после двух-трех дней консервативной терапии и если:
- в очаге воспаления образовалось сильное нагноение
- больной провел хотя-бы одну бессонную ночь (из-за болевого синдрома). Данный признак свидетельствует о сформировании гнойного очага
Хирургическое лечение панариция
Подкожный панариций вскрывают в кабинете хирурга, под местной анестезией. Когда требуется вскрыть панариций у ребенка, то может быть применен общий наркоз.
Что делает врач на операции: вдоль пальца осуществляется надрез, для полного раскрытия хода колотой раны (применяется , если гнойный процесс затронул обе фаланги пальца). Именно этот способ вскрытия панариция предпочтительнее.
Если была поражена ногтевая фаланга, то разрез делается клюшкообразным (овальным или полуовальным ) примерно на пару миллиметров ниже корня ногтя. Такой доступ позволяет сохранить чувствительность в кончике пальца. Однако данный метод используется очень редко.
Общая схема развития болезни
Возбудителями панариция являются бактерии — белый или золотистый Staphylococcaceae, немного реже Escherichia coli. Эти микробы живут на коже человека и никак себя не проявляют, однако при повреждении эпидермиса устремляются в ранку и вызывают различные гнойные воспаления.
Начальная, легкая стадия болезни почти мгновенно сменяется гнойно-некротическими процессами, так как гнойный экссудат, накапливаясь в замкнутой ране, нарушает местный ток крови, что ведет в свою очередь к ишемии тканей и их расплавлению.
Лечение панариция в домашних условиях
Как лечить панариций консервативно, расскажет врач-хирург. Применение компрессов и ванночек хорошо сказывается на состоянии пациента.
Для лечения панариция на пальце хорошо делать ежедневные распаривающие ванночки с марганцовкой. Вода для ванночек не должна быть горячей, а окрашивание воды марганцовкой должно быть слабо-розовым. Палец окунают в стакан с приготовленным раствором на несколько минут (пяти-семи минут вполне достаточно для одной процедуры).
После того, как процедура будет проведена, палец вынимают, аккуратно промакивают чистой салфеткой или бинтом. На пораженное место накладывают повязку с лечебной мазью (левомеколем, диоксидиновой или синтомициновой мазью). После чего палец не туго бинтуют.
Обычно выздоровление наступает не позднее, чем через неделю, в противном случае больного оперируют (производится вскрытие гнойника хирургом).
Поскольку панариций – гнойная болезнь, то нередко доктора прописывают больным антибактериальную терапию (соответственно, после проведения анализа на чувствительность микробов к антибиотикам).
Чаще всего назначаются такие препараты, как Метронидазол, Амоксиклав, Доксициклин и пр.
Если панариций развился по причине грибковой инфекции, то доктор прописывает наряду с антибиотиками еще и средства противогрибкового действия.
Профилактика панариция
Профилактические меры просты: любое повреждение на коже руки нужно тут же обрабатывать антисептическими средствами (например, йодом, спиртом, водкой и т.д).
Руки следует держать в чистоте, регулярно мыть их с мылом.
Однако, переусердствовать тоже не стоит: слишком активное использование мыла (особенно с антибактериальным эффектом) приводит к сухости кожи рук.
На пересушенной коже сами по себе появляются мелкие трещинки, через которые беспрепятственно проникают микробы. Использование увлажняющего крема для рук тоже является профилактикой панариция.
[attention type=red]Внимательно отнеситесь к использованию колюще-режущих предметов – инструментов для работы в саду, либо кухонных принадлежностей. Если вы чистите овощи на кухне, то их лучше перед чисткой тщательно отмыть от земли.
[/attention]Кстати, очень много случаев заболевания происходит из-за неаккуратной чистки рыбы – именно уколы рыбьими костями воспаляются чаще всего. Так что будьте внимательны.
Что касается маникюра в салоне, то обратите внимание насколько тщательно мастер дезинфицирует инструменты, которыми работает с клиентами. А еще лучше иметь свой индивидуальный маникюрный набор и приносить его в салон с собой.
Действенные народные рецепты
Для устранения нагноения многие успешно применяют раствор медного купороса. Растворите щепотку порошка в чашке теплой кипяченой воды, опустите туда больной палец на несколько минут;
Для горячих ванночек используют растворы марганцовки, содовые и солевые растворы, отвары из трав, спиртовые настойки (1 ч.л настойки на чашку воды). Температура раствора должна быть достаточно горячей, но при этом комфортной для больного. Несколько минут – это самый минимум времени для проведения процедуры, максимум – пол часа.
Если гнойник прорвался дома самостоятельно, то вскрывшуюся рану следует тут же обработать салициловым спиртом или другим антисептиком. Процедуру обрабатывания следует повторять несколько раз в день.
Источник: https://narhiler.ru/panaricij-na-palce-simptomy-prichiny-lechenie.html
Вскрытие панариция: методика, послеоперационный уход
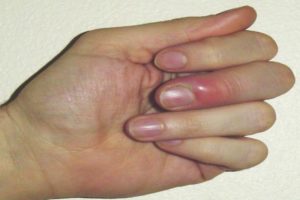
Панариций – это гнойное заболевание пальцев рук. Оно возникает при попадании микроорганизмов через мелкие ссадины и незначительные ранки под кожу. Проявляется покраснением, отеком и болью.
Начальная стадия поддается консервативному лечению, используя медикаментозные средства и народную терапию. В запущенном случае, когда появляется гнойник, необходимо оперативное вмешательство. Мягкие ткани пальцев содействуют распространению нагноения костей, сухожилий и суставов.
Несвоевременное лечение панариция на пальце может привести к серьезным последствиям.
Общие сведения
Острое нагноение пальцев рук (реже ног) развивается в результате жизнедеятельности стрептококков, стафилококков и кишечной палочки. Для их активизации достаточно на поверхности кожи наличия мелких ссадин, потертостей, мозолей, ранок, а также подкожных попаданий заноз, осколков стекол, металлических стружек.
Чаще панариций встречается у детей и у людей молодого и среднего возраста, получивших травму на производстве. Больше всего повреждаются первый, второй и третий пальцы правой руки. Развитию панариция способствует переохлаждение, воздействие химических веществ, вибрация и ослабление иммунной системы.
Ладонная поверхность пальцев имеет большое количество сухожилий, нервов, сосудов, капсул суставов.
Подкожная клетчатка в этой области руки состоит из многочисленных эластичных, прочных волокон и пучков соединительной ткани. Она разделена на мелкие ячейки и напоминает пчелиные соты. При таком строении гнойный процесс легко проникает вглубь тканей и в него вовлекаются суставы, сухожилия, кости и полностью вся ткань пальца.
Классифицируется заболевание по месту расположения и характеру поражения тканей. Существуют следующие виды панарициев:
- кожный – гнойник располагается в толщине кожи, считается самой легкой формой;
- костно-суставной – в результате прогрессирования суставного панариция воспаляются суставы концов костей фаланг;
- околоногтевой (паронихия) – воспаление находится около валика ногтя;
- костный – гнойный процесс развивается в кости;
- подногтевой – локализуется под пластиной ногтя;
- подкожный – развивается в подкожной клетчатке на поверхности пальца со стороны ладони;
- суставной – поражаются пястно-фаланговые или межфаланговые суставы;
- сухожильный – располагается в районе сухожилия.
Хирургическое лечение
Консервативная терапия используются только при поверхностной негнойной форме инфекции. При несвоевременно начатом лечении обязательно хирургическое вмешательство. Этот метод позволяет вскрыть панариций, расположенный под кожей, ногтем, в костной ткани или сухожилии.
В зависимости от сложности операция проводится под местным или общим наркозом. Для предупреждения кровотечения накладывается жгут на предплечье и основание пальца. При воспалении подногтевой пластины приходится удалять ее частично или полностью.
В костях и сухожилиях, поврежденных воспалением, также удаляются некротизированные участки тканей и очищаются гнойники. В тяжелых случаях проводят ампутацию пальца.
Во время операции хирург промывает рану антисептическими растворами и делает дренирование. После вскрытия панариция рану зашивают и назначают регулярные перевязки с антисептическими мазями. При необходимости используют антибиотики широкого спектра действия.
Кроме этого, для укрепления иммунитета, назначается «Антистафилококковый гамма-глобулин». Для ускорения заживления раневой поверхности обязательно применяют физиотерапию: УВЧ, электрофорез, рентгенотерапию, ультразвук.
После операции очень важно придать пальцу и кисти фиксированное положение, поэтому обязательно накладывают лангету.
При лечении используется следующая тактика:
- вовремя начатое оперативное лечение – вскрытие панариция;
- абсолютное обезболивание;
- обескровливание операции – правильное наложение жгута;
- рациональные разрезы, открывающие доступ к очагу поражения;
- полное удаление поврежденных тканей и хорошая антибактериальная обработка раны;
- правильная терапия послеоперационного периода.
Панариций должен быть вскрыть сразу после установленного диагноза. Не следует ждать, когда гнойный процесс поразит более глубокие слои тканей, сухожилий или суставов.
Лечение кожного панариция
Это самый легкий панариций. Абсцесс возникает под кожей после незначительного повреждения: мозоли или ожога второй степени.
После обработки операционного поля, хирург производит вскрытие панариция и иссекает поврежденный эпидермис. Поверхность раны обрабатывается антисептиком, внимательно осматривается, чтобы не пропустить свищевой ход.
[attention type=green]Затем накладывают спиртовую повязку. Для заживления ранки делают ванночки со слегка розовым раствором калия перманганата.
[/attention]Антибактериальная терапия применяется только при осложнениях. В качестве физиотерапевтического лечения назначается ультрафиолетовое облучение. Срок заживления панариция после вскрытия составляет четыре дня, раневая поверхность полностью затягивается.
Околоногтевой панариций (паронихия)
Часто воспаление валика около ногтя происходит после неудачного маникюра или появления заусеницы. Наблюдается покраснение и отек, затем образуется гнойник, который просвечивает через кожу. В области воспаления появляется боль.
Гнойник может вскрыться самопроизвольно, но лучше обратиться за помощью в медицинское учреждение, чтобы не допустить осложнения. Доктор определит лечение: операция либо противомикробная терапия, при которой используются противогрибковые средства или антибиотики.
При оперативном вмешательстве удаляется отслоившийся эпидермис или часть ногтевой пластины, под которой находится гной.
Лечение подногтевого панариция. Как называется операция по вскрытию панариция?
Обычно подногтевой панариций – это осложнение после паронихии, но может он появиться и после попадания занозы или маленькой ранки около края ногтя. В случае небольшого поражения ногтевого ложа у свободного края делают резекцию части ногтевой пластины, удаляя гной и отмершую ткань.
При образовании гнойного процесса у основания ногтя выполняют операцию Канавела. Для этого делают два параллельных разреза с тыльной стороны пальца. При этом стараются как можно меньше травмировать ткани ногтевого ложа, чтобы не привести к деформации новую отрастающую ногтевую пластину. Поврежденную часть ногтя срезают, ложе чистят.
Под отслоенный ноготь вставляют резиновую пластинку, которую через двое суток удаляют. Закончив операцию, ногтевое ложе обрабатывают антисептиком. Для лечения ногтевого панариция, после хирургического вскрытия, не требуется прием антибиотиков. На больное место накладывается повязка с лекарственным средством «Левомеколь» или «Левосин».
Назначается УВЧ, УФО и криотерапия. Заживление раны занимает 5 – 6 дней.
Он в большинстве случаев является осложнением подкожного панариция из-за неправильного лечения или не обращения за медицинской помощью. Воспаление из мягких тканей распространяется на костную ткань. Это приводит к нарушению в ней обменных процессов, в результате происходит разрушение кости. Для лечения делается клюшкообразный разрез.
Через который ножницами иссекают поврежденную подкожную клетчатку. После этого пораженный участок кости выскабливается. Гнойная полость очищается с помощью вакуума и ультразвука, делается дренаж, и рана зашивается. На больной палец накладывается гипсовая лангета. После вскрытия лечение панариция проводится в полном объеме: назначается противовоспалительная и лазерная терапия.
Контроль за динамикой лечения осуществляется с помощью рентгена.
Сухожильный панариций или тендовагинит
Тендовагинит относится к тяжелой форме панариция, когда нарушается не только функция пальца, но ухудшается и общее состояние пациента. Его мучают интенсивные боли пульсирующего характера, которые усиливаются при движении пальца.
Палец равномерно опухает и находится в полусогнутом состоянии, разогнуть его полностью невозможно из-за сильной боли. У пациента повышается температура, наблюдается спутанность сознания и возможен бред. Лечение производится в стационаре.
После хирургического вмешательства, требующего большого количества надрезов, назначаются высокоэффективные антибиотики, которые вводятся при помощи инъекций.
[attention type=yellow]После проведения операции и удаления гнойных выделений, в полость вставляют несколько дренажей, чтобы лучше очистить рану. После вскрытия панариция палец болит и требуется назначение обезболивающих средств.
[/attention]При позднем обращении за медицинской помощью может нарушиться функция пальца и кисти. Чаще всего палец приходится ампутировать.
Лечения панариция у детей
У ребенка панариций появляется в виде покраснения мягких тканей около ногтевой пластины. Это результат проникновения патогенных микроорганизмов в эпидермис кожи при легкой травме пальца: незначительной царапины, ссадины или попадании занозы. Родителям следует внимательно следить за руками ребенка.
Самые незначительные повреждения необходимо обрабатывать антисептиками. Для этого можно использовать «Мирамистин», «Хлоргексидин», «Фурацилин», «Бриллиантовый зеленый», «Перекись водорода». Простые препараты позволять предотвратить возникновение гнойно-воспалительного процесса.
Надо учесть, что болезнь быстро прогрессирует, и при появлении гнойничка, сильной дергающей боли, повышении температуры тела, необходимо обратиться к врачу или отвести ребенка в травматологическое отделение. Скорей всего потребуется операция, которая проводится под местным наркозом. Хирург разрезает ткань в области поражения, удаляет омертвевшие слои кожи.
После вскрытия панариция пальца все тщательно дезинфицируется, делается дренирование, накладывается стерильная повязка. При необходимости назначают антибиотики.
Вместо заключения
Всякая форма панариция опасна и может закончиться тяжелыми последствиями. Микроорганизмы с током крови и лимфы могут из очага воспаления попасть в любые внутренние органы, ткани и привести к заражению крови.
В запущенной форме суставной и сухожильный панариций приводит к потере функций пальца, а иногда ладони и предплечья. В некоторых случаях заболевание заканчивается ампутацией. Не следует несерьезно относиться к панарицию и заниматься самолечением.
При своевременном обращении в медицинское учреждение врач вскроет панариций и проведет соответствующее послеоперационное лечение.
Источник: https://FB.ru/article/388185/vskryitie-panaritsiya-metodika-posleoperatsionnyiy-uhod
Лечение и вскрытие панариция на пальце — цена в Москве

Панариций представляет собой острое воспаление тканей пальца. Поражаться могут верхние и нижние конечности, но гораздо чаще процесс затрагивает пальцы рук.
Это довольно широко встречающаяся патология, требующая к себе пристального внимания и грозящая серьезными осложнениями при отсутствии полноценной терапии.
Специалисты нашей клиники окажут вам квалифицированную помощь в лечении не только типичных, но и осложненных форм панариция.
Анатомо-физиологические особенности пальцев
Анатомическое строение всех тканей пальца определяет особенности течения гнойных заболеваний в этой области. Так, за счет своей плотности и неподвижности наиболее подвержена травматизму, а значит, и развитию воспалительного процесса, кожа ладонной поверхности.
Ячеистое строение подкожной клетчатки, обусловленное идущими в глубину перегородками, является надежной преградой для проникновения возбудителей инфекции в стороны, но в то же время оно способствует быстрому распространению инфекционного процесса вглубь и препятствует выходу экссудата (воспалительной жидкости) из зоны поражения. Это, наряду с хорошей иннервацией пальцев, вызывает выраженную болевую реакцию в месте болезни, а развитое кровоснабжение пальцев ускоряет формирование воспалительного очага.
Операция по удалению панариция — 1500 руб.
Признаки глубокого поражения: значительное утолщение пораженного пальца или отдельной его части, постоянная неутихающая боль, резкое нарушение функции, постоянное гнойное отделяемое из раны. В ряде случаев наличие глубокого очага подтверждается рентгенологическим исследованием.
Оставьте свой номер телефона.
Вам перезвонит администратор клиники.
Запишитесь на прием
Виды и формы панариция
По характеру воспалительного экссудата различают серозную, гнойную и гнилостную разновидности заболевания. Как правило, он вызывается гноеродной микрофлорой и протекает в форме абсцесса пальца.
Гнойный очаг может локализоваться на любой из трех фаланг пальца, но чаще поражается ногтевая. Это связано, в первую очередь, с более частой ее травматизацией по сравнению с другими.
Даже незначительные повреждения кожи являются входными воротами для возбудителей инфекции, результатом жизнедеятельности которых в итоге является воспалительный процесс.
Показания к вскрытию (удалению) панариция
Клинические проявления различных форм панариция имеют свои характерные особенности, однако всем формам болезни присущи боль, отек и нарушение функции.
По расположению гнойника по отношению к структурам пальца различают несколько разновидностей:
- Кожный. Очаг в виде пузыря отслоенного наружного слоя кожи находится поверхностно. Боль, отек и воспалительная реакция, как правило, не выражены. Функция пальца страдает незначительно.
- Подкожный. Самая частая форма, характеризующаяся интенсивной болью в покое. Боль присутствует даже при минимальных воспалительных изменениях. Палец утолщен и напряжен. При значительном отеке может отмечаться бледность кожи ввиду сдавления питающих сосудов. Распространение же инфекции по лимфатическим путям проявляется резким покраснением кожных покровов. Функция пальца нарушается.
- Паронихия (воспаление ногтевого валика). В отличие от других форм воспаления, располагается на тыле пальца. Поверхностные формы болезни проявляются покраснением и припухлостью ногтевого валика, умеренно выраженной болью. При глубоких паронихиях гной может проникнуть под ногтевую пластинку и привести к развитию подногтевого панариция.
- Подногтевой. Чаще всего возникает как результат нелеченой глубокой паронихии. В этом случае скапливающийся под ногтевой пластинкой гной отслаивает последнюю от ногтевого ложа. Боль является основным клиническим проявлением заболевания. Отек пальца, как правило, не выражен, функция нарушена умеренно.
- Сухожильный. Развивается вследствие распространения гнойного процесса на сухожилия при неадекватном лечении поверхностных форм болезни. Для него свойственны усиливающий и распространяющийся на весь палец отек и вынужденное положение легкого сгибания. Попытка разгибания пальца сопровождается острой болью.
- Костный. Часто является осложнением подкожного панариция. Распространение процесса в глубину происходит при отсутствии лечения, неполной санации первичного очага, неэффективной антибактериальной терапии. В этом случае после кратковременного улучшения вновь появляется отек фаланги, тупая боль, незначительное количество гнойного отделяемого. Функция пальца резко нарушена.
- Суставной. Возникает при травмах с повреждением суставной сумки и проникновением инфекции в сустав. Пораженный сустав значительно утолщается, движения в нем отсутствуют, а попытка осуществления движений вызывает усиление и без того выраженной боли. В дальнейшем, при отсутствии полноценного лечения, происходит разрушение суставных поверхностей и связочного аппарата, что проявляется патологической подвижностью.
- Пандактилит (гнойное воспаление всех структур пальца). Состояние возникает в запущенных случаях глубоких гнойных процессов (костный, сухожильный, суставной панариций), при иммунодефицитных состояниях, наличии особо вирулентной инфекции или при сочетании описанных причин.
Методы диагностики панариция
Диагностика поверхностных форм заболевания не представляет особых затруднений и основывается на наличии основных клинических проявлений – отека, местной болезненности или видимого гнойного очага, нарушенной функции фаланги или всего пальца. Точка максимальной болезненности определяется последовательным прощупыванием пальца при помощи пуговчатого зонда.
Лечение и удаление панариция
Лечение всех форм заболевания– оперативное. Консервативное лечение допустимо в начальной стадии заболевания до формирования гнойника. Проводимая в этом случае антибактериальная терапия способствует отграничению процесса, но, как правило, не приводит к излечению.
Положительный эффект консервативного лечения наблюдается лишь в случаях поверхностной паронихии.
Оперативное лечение различных форм панариция имеет свои особенности, но преследует одну цель – вскрытие полости гнойника и адекватное ее дренирование (обеспечение эффективного оттока гнойного экссудата).
Поверхностные панариции (кожный, подкожный, паронихию, подногтевой) лечат амбулаторно. Вскрытие гнойника производят над его центром или в месте наибольшей болезненности.
[attention type=red]В случае подногтевого панариция частично или полностью удаляется ногтевая пластинка.
[/attention]Наш хирург квалифицированно выполнит оперативное вмешательство под местной анестезией, определит оптимальный вариант антибактериальной терапии, назначит обезболивающие средства, будет проводить перевязки.
Глубокие воспаления (сухожильный, суставной, костный, пандактилит) подлежат обязательной госпитализации. Вид обезболивания наш врач подберет вам в индивидуально, учитывая форму и особенности течения процесса. Следует отметить, что чаще оперативное лечение проводится под наркозом.
При сухожильном панариции после вскрытия гнойника осуществляется тщательная ревизия раны, выявляющая возможные гнойные затеки, иссечение нежизнеспособных сухожилий.
Это же касается суставной и костной форм патологии, где должны быть удалены разрушенные инфекцией остатки суставной сумки, костные фрагменты.
В запущенных случаях прибегают к ампутации фаланг пальца или всего пальца.
Профилактика
Снизить вероятность возникновения патологии возможно избегая травматизации кожи пальцев, а также соблюдая гигиенические правила, позволяющие содержать кисти и стопы в чистоте. Свести к минимуму риск развития серьезных осложнений позволит своевременное и полноценное лечение поверхностных форм заболевания в условиях нашей клиники.
Популярные вопросы о вскрытии панариция
Чем он отличается от абсцесса?
Ответ: Ничем. Это и есть абсцесс пальца – одна из разновидностей гнойных процессов.
Нужно ли обследоваться перед вскрытием панариция?
Ответ: Необходимость и объем обследования наш врач определит индивидуально. Стандартным является выполнение общих анализов крови, мочи, определение уровня сахара в крови. Хронический процесс и подозрение на разрушение кости могут потребовать проведения рентгенографии. Если предстоит операция под наркозом, то план обследования существенно расширяется.
Всегда ли назначают антибиотики при лечении?
Ответ: Нет. Не всегда. Лечение обычно проводится без назначения антибиотиков. Во всех случаях глубоких загноений назначение антибиотиков является обязательным.
Как долго нужно принимать антибиотики после вскрытия панариция?
Ответ: Длительность антибактериальной терапии решается врачом индивидуально и зависит от многих причин. В среднем, это 5–10 дней.
Что нужно делать, если заболевание возникло у больного сахарным диабетом?
Ответ: Необходимо немедленно обратиться к врачу, ведь у больных сахарным диабетом даже поверхностные формы гнойного воспаления протекают длительно и плохо поддаются медикаментозному лечению. Это связано с диабетическим поражением мелких кровеносных сосудов конечностей, ухудшающим кровообращение и создающим благоприятные условия для развития инфекционных осложнений.
Можно ли вылечить панариций народными средствами?
Ответ: Категорически нет. Такое лечение подвергает больного риску перевести заболевание в запущенную форму. Все гнойные процессы лечатся оперативным путем в клинике.
Источник: https://sunmedexpert.ru/napravleniya/hirurgiya/vskrytie-panaritsiya/