Как понять что у тебя панкреатит?
Панкреатит — тяжелое заболевание поджелудочной железы, которое может привести к тяжелым осложнениям, а иногда к летальному исходу. Для того, чтобы предотвратить последствия патологии, нужно выявить ее симптомы сразу же после появления и принять соответствующие меры.
Что такое панкреатит?
Поджелудочная железа располагается в эпигастральной области за желудком и выполняет сразу несколько функций. Основное предназначение — выработка ферментов, способствующих перевариванию пищи и всасыванию полезных веществ. При нарушении процессов, происходящих в тканях органа, развиваются воспалительные и некротические процессы, которые в медицине называют панкреатитом.
Когда-то панкреатит называли болезнью алкоголиков, но с ухудшением качества пищи он диагностируется у людей без вредных привычек.
Причины развития панкреатита могут быть разными.
Чаще всего это неправильное питание, алкогольная зависимость, злоупотребление лекарственными препаратами, сопутствующие заболевания пищеварительной и желчевыводящей системы.
[attention type=yellow]Панкреатит может протекать в нескольких формах — острый, хронический, билиарнозависимый, гнойный, гемморагический.
[/attention]В любом случае болезнь серьезно нарушает метаболические процессы в организме и требует немедленного лечения.
Симптомы панкреатита
Симптомы панкреатита поджелудочной железы у женщин и мужчин трудно назвать специфическими. Он проявляется так же, как и же, как и остальные заболевания пищеварительного тракта. Выраженность признаков зависит от клинического течения и особенностей организма больного.
У большинства людей, страдающих от подобной патологии, состояние ухудшается после употребления большого количества жирной, тяжёлой пищи и алкогольных напитков. Иногда появление симптомов возможно без какой-либо причины, но в любом случае необходимо немедленно обратиться к врачу.
Боль в животе
Первый симптом панкреатита — боль в эпигастральной области. При разных формах заболевания она может проявляться по-разному — тупая, тянущая, острая и т.д.
Обычно неприятные ощущения носят опоясывающий характер, чувствуется по всему животу и отдает в позвоночник.
Она не зависит от приема пищи и полностью или частично купируется после приема обезболивающих средств или нестероидных противовоспалительных препаратов.
Иногда симптомы панкреатита «маскируются» под инфаркт миокарда или ишемическую болезнь сердца.
При отечной форме панкреатита боль обычно умеренная, и вызывается давлением увеличенного органа на нервные окончания. Самый сильный дискомфорт провоцирует некротическая разновидность заболевания. Он настолько сильный, что может стать причиной болевого шока и серьезного ухудшения состояния.
Тошнота и рвота
Еще один выраженный признак панкреатита — тошнота, которая часто перерастает в рвоту. Подобные ощущения вызываются раздражением блуждающего нерва и его воздействием на ЦНС, а также нарушением пищеварительных процессов и общей интоксикацией. Принимать пищу больной обычно не может вообще, а большинство приступов тошноты заканчиваются рвотой, которая не приносит облегчения.
В отличие от пищевых отравлений, рвоту при панкреатите необходимо останавливать, иначе она приведет к обезвоживанию организма.
Объем, тошнота и характеристики рвотных масс зависят от стадии заболевания и течения воспалительного процесса.
На первых этапах они состоят из содержимого желудка, а по мере ухудшения пищеварительных функций появляются вкрапления желчи и крови, что свидетельствует о забросе в желудок содержимого двенадцатиперстной кишки и появлении микротрещин на слизистой оболочке пищевода.
Количество приступов рвоты может достигать 10-12 в сутки.
Расстройства пищеварения
Поджелудочная железа выполняет в организме несколько функций, но основная из них — выработка ферментов, способствующих перевариванию пищи и всасываемости полезных веществ. Соответственно, панкреатит сопровождается серьезным нарушением работы пищеварительного тракта.
Чаще всего приступам заболевания предшествует отсутствие дефекации или ее затруднение на протяжении нескольких дней, после чего появляется жидкий стул, иногда с вкраплениями желчи и непереваренных остатков пищи. Помимо расстройства дефекации, при панкреатите наблюдается вздутие живота, отрыжка, метеоризм и изменение или полное отсутствие аппетита.
Кожные покровы
Нарушения работы пищеварительной системы у женщин и мужчин влекут за собой другие расстройства, в том числе со стороны желчевыводящей системы (холецистит, холецисто панкреатит).
Воспаленный, увеличенный орган оказывает давление на окружающие структуры, из-за чего отток желчи существенно затрудняется.
[attention type=red]Подобные процессы проявляются бледностью или желтушностью кожных покровов, а также сильным зудом — он наблюдается в тяжелых случаях, когда желчь начинает выделяться через поры кожи и раздражать ее.
[/attention]Кроме того, поджелудочная железа может давить на диафрагму, затрудняя дыхательную функцию. Из-за кислородной недостаточности появляется синюшность носогубного треугольника, губ. Ногтей на руках и ногах, ощущение холода в конечностях. Синие пятна могут также появляться возле пупка и по бокам.
Косвенные признаки
Чаще всего панкреатит (особенно острый и геморрагический) сопровождаются сильным ухудшением общего самочувствия. У больного поднимается температура, появляется головная боль, головокружение, иногда чувство сдавливания в груди и одышка, а также слабость и снижение работоспособности.
Большинство людей, которые пережили сильный приступ панкреатита, утверждают — общее состояние было настолько плохим, что они не могли даже подняться с постели. Симптомы панкреатита поджелудочной железы у женщин могут также включать нарушения менструального цикла, так как состояние органа влияет на гормональный фон.
Как распознать панкреатит?
Заниматься самодиагностикой при появлении симптомов панкреатита не рекомендуется, так как болезнь далеко не всегда имеет классическое течение. Согласно медицинской статистике, типичные признаки наблюдаются только у 58% пациентов. В остальных случаях болезнь «маскируется» под другие патологии:
- у 19% больных панкреатит проявлялся в виде кишечной или печеночной колики (болит в нижней части живота или правом подреберье);
- в 6% случаев приступ напоминает проявления инфаркта миокарда или стенокардии — боль ощущалась в грудине и отдавала под лопатку, вызывая одышку и страх;
- у 12% пациентов отмечалась сильная боль в животе и напряжение брюшной стенки, что бывает при перфорации кишечника или аппендиците;
- в 2% случаев панкреатит напоминает отравление или инфекцию, и сопровождается температурой, рвотой, поносом, интоксикацией.
Предпринимать какие-либо меры при подозрении на панкреатит не стоит. Больного нужно уложить на спину, не давать ему есть, положить на живот холодный компресс и вызвать «скорую». Прием любых лекарств может затруднить диагностику, поэтому лучше дождаться выводов врачей.
Диагностика и лечение
Чаще всего врачи ставят диагноз, ориентируясь на жалобы больного и симптомы, но для уточнения диагноза и оценки состояния органа необходима соответствующая диагностика. Она включает анализы крови и инструментальные методы исследования — УЗИ брюшной полости, КТ, МРТ, при необходимости лапароскопические процедуры.
При возникновении симптомов панкреатита важно дифференцировать его с другими заболеваниями поджелудочной железы — кистами и злокачественными опухолями.
Принимать ферментативные препараты при подозрении на панкреатит категорически запрещено, так как они могут спровоцировать ухудшение состояния.
Острый панкреатит обычно лечат консервативными средствами.
Больному назначают обезболивающие препараты и спазмолитики, антиоксиданты, лекарства для снижения выработки пищеварительных ферментов.
В тяжелых случаях необходимо хирургическое вмешательство — резекция или удаление пораженной части органа.
| Панкреатит | Злокачественные опухоли поджелудочной железы | Кистозные изменения железистой ткани | |
| Болевые ощущения | Появляются только в периоды обострений. При остром панкреатите боль достаточно сильная, режущего характера, при хроническом — ноющая или тупая. | Боль постепенно нарастает (иногда на протяжении нескольких месяцев), не зависит от приема пищи или других факторов. | Зависят от локализации и масштаба поражения, а в некоторых случаях отсутствуют вообще. |
| Расстройства дефекации | Наблюдаются в острые периоды, причем обычно запоры чередуются с поносами. | Неустойчивый, обычно жидкий стул, на поздних стадиях сильный, неукротимый понос и водянистые каловые массы. | В зависимости от локализации новообразований: возможен частый стул, а в некоторых случаях постоянные запоры. |
| Особенности клинической картины | Обострения связаны с нарушением питания, употреблением алкоголя, иногда определенных лекарственных препаратов. | Желтушность кожных покровов и слизистых оболочек, необъяснимая потеря веса вплоть до истощения (наблюдается даже при отсутствии изменений аппетита). | Нарушения самочувствия выражены на поздних стадиях, при нагноении кист или присоединении вторичной инфекции. На первых этапах симптомы могут полностью отсутствовать. |
| Результаты диагностики | Признаки воспалительного процесса в анализах крови (повышенное СОЭ и лейкоциты), характерные изменения на УЗИ. | В анализах крови присутствует высокое СОЭ и концентрация лейкоцитов, а также снижение гемоглобина и активизация печеночных проб. На МРТ и КТ, а на поздних стадиях на УЗИ можно увидеть опухоль. | Кистозные изменения обычно диагностируются с помощью УЗИ, КТ или МРТ. В клинических анализах крови изменения могут отсутствовать вообще. |
Панкреатит опасен тем, что в тяжелых случаях больной может остаться инвалидом на всю жизнь, так ткани органа постепенно заменяются рубцовыми, которые не способны обеспечить нормальное выполнение функций.
Некоторые формы панкреатита (реактивный, гемморагический и т.д.) часто ведут к летальному исходу, особенно в пожилом возрасте.
Если заболевание перешло в хроническую форму, человеку придется придерживаться диеты до конца жизни — любое нарушение режима питания может спровоцировать приступ.
Как предотвратить панкреатит?
С ухудшением качества пищи, экологии и ускорением ритма жизни панкреатит перестали называть болезнью алкоголиков, так как он часто встречается у взрослых людей без вредных привычек и детей.
Для того, чтобы предотвратить воспалительные процессы в поджелудочной железе, необходимо вести здоровый образ жизни и правильно питаться — отказаться от жареной, жирной, тяжелой пищи, алкогольных напитков.
Особенно опасными считаются эпизодические употребления большого количества вредной еды, когда поджелудочная испытывает сильную перегрузку и не может справиться со своей задачей. При появлении признаков заболевания следует немедленно обратиться к врачу — любое промедление может привести к неприятным последствиям.
i Пожалуйста оцените статью,
мы старались:
Источник: https://netbolezni.net/gastroenterologiya/767-kak-ponyat-chto-u-tebya-pankreatit.html
10 признаков симптомов панкреатита поджелудочной железы
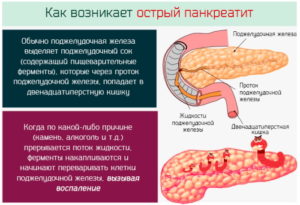
Воспаление поджелудочной железы — крупного органа, продуцирующего пищеварительные ферменты и гормоны, называется панкреатитом. Это может быть краткосрочная болезнь или долговременное прогрессирующее воспалительное заболевание, которое поражает работу поджелудочной железы. Состояние вызывает боль в животе, которая может варьироваться от легкой до тяжелой.
Существует два типа панкреатита: острый и хронический. Когда воспаление развивается быстро, например, в течение нескольких дней, это называется острый панкреатит.
Хотя иногда это довольно серьезно, такое воспаление обычно не наносит никакого постоянного вреда и полностью устраняется. Хронический панкреатит является воспалением долгосрочным и постоянным.
Хотя это не так болезненно, как тяжелый случай острого панкреатита, он тем не менее опасен.
Продолжение текста после рекламы
Люди с панкреатитом, как правило, чувствуют себя очень больными все время.
Панкреатит обычно является результатом желчных камней, препятствующих высвобождению пищеварительных ферментов или от употребления крепких алкогольных напитков.
Некоторые другие причины панкреатита могут быть вызваны травмой, хирургией, лекарствами и даже нарушениями обмена веществ. В мире 4 из 100 000 человек страдают от острого панкреатита ежегодно.
Примерно у 30% пациентов с острым панкреатитом причина заболевания неизвестна. Почти 45% пациентов с хроническим панкреатитом страдают от этого состояния из-за длительного употребления алкоголя. Панкреатит чаще встречается у мужчин, чем у женщин.
1. Боль в животе
Пациенты с панкреатитом испытывают тяжелую боль в животе, которая отдает спину. Боль ощущается прямо под грудью. Первоначально боль терпима, однако, если её не лечить, воспаление поджелудочной железы может привести к мучительной боли, которая может быть устранена только после введения морфина.
Боль может быть хуже после употребления в пищу продуктов с высоким содержанием жира. Боль может стать очень интенсивной, когда вы лежите на спине или наклоняетесь вперед.
С другой стороны, в некоторых случаях острого панкреатита пациенты не чувствуют большой боли, это чаще встречается, если пациент является диабетиком или имеет заболевание почек.
Продолжение текста после рекламы
[attention type=green]2. Тошнота
[/attention]Тошнота является распространенным симптомом, который сопровождает панкреатит и может быть вторичным по отношению к боли или из-за изменений пищеварения. Чтобы справиться с этим, пациенты должны пить много воды, избегать алкоголя и чрезмерного приема пищи, особенно ограничивая жиры. Тошнота может быть достаточно серьезной, чтобы вызвать рвоту в сухом состоянии.
3. Чувство боли
Лихорадочное чувство наряду с ознобом и общей слабостью является признаком, который может указывать на проблему с поджелудочной железой. Многие, хотя и не все, пациенты с панкреатитом испытывают повышение температуры своего тела.
Лихорадка может быть вызвана воспалением поджелудочной железы или одного из протоков, или инфекцией в поджелудочной железе или в другом месте тела. В зависимости от причины лихорадки можно рекомендовать антибиотики.
Чаще всего лихорадка утихает после того, как проходит панкреатит.
Продолжение текста после рекламы
4. Диабет
Воспаление при хроническом панкреатите повреждает инсулин-продуцирующие клетки поджелудочной железы, что может вызвать диабет, болезнь, которая наносит вред тому, как в организме используется сахар крови.
Фактически, непереносимость глюкозы и диабет распространены у пациентов с хроническим панкреатитом. Ваше тело использует глюкозу в качестве источника энергии. Уровень глюкозы нарушается, когда клетки, производящие инсулин, перестают нормально работать.
Примерно у пяти процентов людей с диагнозом диабет он вызван хроническим панкреатитом.
5. Желтуха
Одним из наиболее отличительных признаков панкреатита является желтуха — пожелтение кожи или белков глаз из-за накопления билирубина.
Хотя это также проявляется в других расстройствах и чаще вызвано обструкцией желчного протока из-за желчного камня или опухоли поджелудочной железы, это также можно наблюдать у пациентов с панкреатитом. Часто симптом может сопровождаться темной мочой, зудом кожи и бледным стулом.
Состояние часто упускается из виду и игнорируется, но её не следует воспринимать легкомысленно, это может быть вызвано воспалением поджелудочной железы.
6. Быстрая частота сердечных сокращений
Одним из признаков острого панкреатита является увеличение частоты сердечных сокращений, что может быть связано с болью, воспалением или обезвоживанием. Низкое кровяное давление также можно увидеть.
Что может улучшить это состояния, это обильное питьё, снятие боли, медленное дыхание и лежать в неподвижном положении.
Это может помочь нормализовать кровяное давление и привести сердцебиение к нормальному ритму.
7. Внезапная и необъяснимая потеря веса
Неспособность производить или выделять достаточные ферменты поджелудочной железы приводит к неправильному усвоению и поглощению продуктов, это то, что приводит к потере веса.
Поскольку поджелудочная железа при заболевании производит меньше ферментов, которые отвечают за разрушение пищи, которую вы едите, вы можете наблюдать значительную потерю веса, недоедание и даже диарею.
При панкреатите пациенты также склонны избегать употребления пищи, потому что это болезненно и тошнотворно. Прием пищи также может привести к рвоте. Такую быструю потерю веса нельзя воспринимать легкомысленно.
8. Опухший желудок
Вас желудок становится опухшим — настолько, что его больно трогать. Многие пациенты с панкреатитом часто жалуются на опухший или вздутый живот.
Дополнительная жидкость, перемещающаяся в теле, заставляет живот раздуваться, а кожа над этой областью сильно натягивается. Жидкость прибывает и пациенты могут ощущать чрезмерное давление на живот.
Такой дискомфорт и припухлость желудка (живота) сигнализирует о проблеме с поджелудочной железой или печенью и указывает на то, что необходимо обратится к врачу как можно скорее.
Продолжение текста после рекламы
9. Постоянная (хроническая) усталость
Общим симптомом у людей с панкреатитом является их склонность чувствовать усталость все время. Панкреатит может чрезвычайно истощить пациентов и может даже заставить человека потерять сознание.
Это один из способов, которым ваше тело может сообщить вам об атаке панкреатита.
Когда боль в животе сопровождается чувством усталости или слабости, особенно в дневное время, ее следует воспринимать всерьез.
10. Вонючий стул
Ранний предупреждающий знак панкреатита — бледный, плавающий или вонючий стул. Поскольку пищеварительные ферменты из поджелудочной железы не производятся достаточно или не могут попасть в тонкую кишку, правильное переваривание пищи, особенно жирных продуктов, невозможно.
Это приводит к стулу, который становится жидким и вонючим. Некоторые пациенты даже видят темный, смолистый стул и это, как правило, из-за кровотечения в кишечник из поджелудочной железы, протоков или смежных структур.
Врачи считают, что этот признак является ранним понятием, данным телом, но его часто упускают из виду.
https://www.youtube.com/watch?v=0TUzrBR-JFo
Суть заключается в том, что пациенты должны немедленно обратиться за медицинской помощью, если они замечают тяжелую, необъяснимую боль в животе, рвоту или усталость, которые не проходит при приеме обезболивающих лекарств.
Диагностическое обследование и лечение панкреатита должны производится незамедлительно.
Основной целью врачей должно быть отслеживание симптомов и поддержание функции организма, чтобы воспаление поджелудочной железы могло ослабевать.
takprosto.cc
Продолжение текста после рекламы
Источник: https://www.press.lv/post/10-priznakov-simptomov-pankreatita-podzheludochnoj-zhelezy/
Чем опасен панкреатит: последствия запущенной болезни
В современной медицине насчитывается множество опасных заболеваний, переходящих в хронические, ведущих к осложнению и инвалидности, а в запущенной форме – к летальному исходу. По статистике, панкреатит – распространённое явление. Диагноз острого панкреатита выявляется ежегодно у более 50 тыс. больных в РФ. В основном, подвержены этому мужчины.
Чем опасен панкреатит? По ряду причин возникает уменьшение проходимости в проточных каналах поджелудочной железы, развивается воспаление.
Вещества, выделяемые железой, предназначены для попадания в двенадцатиперстную кишку, а при изменениях функциональности остаются в железе и начинают уничтожение (самопереваривание) железы.
Нарушается цикл по выработке ферментов и гормонов, регулирующих жизнедеятельность организма. Процесс сопровождается выделением токсинов, которые, попадая в кровь, затрагивают прочие органы, нанося вред, изменяя и разрушая ткани.
Острый панкреатит
Это воспаление в поджелудочной железе, протекающее в острой интенсивной форме. По причине алкоголизма острая форма выявляется в 35-75% случаев (зависит от местности). От жёлчнокаменной болезни – 45%. Смешанные причины – 10%. По неустановленным факторам – 10%.
Опасные явления острого панкреатита
Опасность острой формы заболевания начинается с приступов, которые способны развиться мгновенно и длиться от нескольких часов до нескольких суток. Причём, чем сильнее поражена железа, тем дольше по времени продолжается приступ.
Часто во время приступа развивается постоянная рвота, с частицами жёлчи, боли локализуются в верхней области живота, наступает обезвоживание. Боли отличаются такой силой, что это чревато развитием болевого шока у больного.
Появляются изменения кожного покрова в области живота и пупка, цвета лица. Язык преимущественно белого цвета, в тяжёлых случаях коричневый. Расширяются зрачки, образуется вздутие живота, темнеет моча, кал светлеет.
Для снижения риска развития тяжёлых осложнений и опасности для жизни требуется немедленное оказание медицинской помощи. Лечение проводится в стационаре.
Виды острого панкреатита:
- Отёчный – это отёк больного органа с небольшими участками некрозов в жировой ткани поблизости.
- Некротический – это обширный некроз самого органа с кровоизлияниями, в том числе вокруг него в жировых тканях.
При определённых факторах, например, лишнего отложения жира вокруг органа (ожирение) отёчный панкреатит легко переходит в некротический.
Осложнения после острого панкреатита
Чем опасен острый панкреатит? При неоказании должного лечения болезнь переходит из острой фазы в тяжёлую. Происходит сильная интоксикация от фермента трипсина, действие которого схоже с ядом змеи. Действия трипсина вызывают отёк мозга, работа почек нарушается.
Развитие некроза и дистрофия железы – это запущенная болезнь. Такое заболевание деструктивных форм (поражение токсинами, абсцесс, гнойные явления) приводит к смерти в 40-70% случаях.
После снятия острого течения болезни на поверхности железы и близко расположенных органов образуются язвочки, свищи, появляются эрозии местного характера, кистозные проявления. На почве перенесённой приступов заболевания развиваются нарушения нервной системы. У больных часто после алкогольной интоксикации на этом фоне происходит острый психоз.
После нескольких приступов острого панкреатита заболевание часто переходит в хроническую форму.
Хронический панкреатит
Форма заболевания прогрессирующая, с элементами склеротического воспаления, протекающая более полугода, считается хроническим панкреатитом. Течение болезни обнаруживает затяжной характер, постепенно развивается патология. Различают три формы развития:
- Лёгкая – когда протоки остаются без изменения, незначительное увеличение органа, небольшое изменение структуры.
- Умеренная – наличие кист менее 10 мм, неравномерность протока железы, инфильтрация (проникание веществ в орган на одну треть), неровные края и контуры, уплотнение стенок.
- Тяжёлая – наличие кист более 10 мм, неравномерно расширенный проток, полное изменение структуры и увеличение железы.
Процессы при хроническом панкреатите
В поджелудочной происходит застой секрета, так как протоки на выходе сужены, трипсин и другие ферменты активизируются внутри железы.
Опасность хронического панкреатита в том, что происходит замещение основной ткани – паренхимы – на соединительную ткань, которая не способна к репродукции.
Как следствие – экзокринная (недостаток ферментов) и эндокринная (дефицит инсулина) недостаточность.
[attention type=yellow]Выработка нужных ферментов в должном количестве уменьшается. Вещества неспособны поступать в кишечник для переваривания пищи из-за изменений протоков.
[/attention]Производство инсулина, необходимого для нормализации обмена веществ (метаболизма) – важная функция, но при нарушениях выработка гормона уменьшается или прекращается окончательно. Происходит самоуничтожение и развивается панкреонекроз. Ткани, клетки железы постепенно отмирают. Патологические изменения создают опасность разрушительного действия на прочие участки организма.
Опасные осложнения:
- механическая желтуха (при увеличении передней части поджелудочной);
- стеноз двенадцатиперстной кишки (сужение);
- гнойные явления – образование абсцессов органа и близко лежащих тканей или органов;
- воспаление стенок брюшины (перитонит);
- заражение крови (сепсис);
- кровотечение;
- холестаз (изменения оттока жёлчи);
- тромбоз вен селезёнки;
- сахарный диабет всех типов, включая тип 1;
- образование гематом, кист до 10 мм и более;
- рост опухолей;
- гиповолемический шок (потеря объёма крови, циркулирующей в сосудах, причём крайне быстрая);
- почечная недостаточность острой формы.
На общем фоне болезни развиваются кровоточивость дёсен, сыпь на коже, ломкость ногтей.
Изменения в ЖКТ
Нарастают нарушения в ЖКТ в виде расстройства кишечника, запоров, диареи, метеоризма, вздутия. По причине диареи наступает обезвоживание. Прогрессирующее воспаление провоцирует образования на стенках пищевода и желудка в виде многочисленных эрозийных бляшек.
Присутствует дискомфорт в области желудка, кишечника во время приёма нежелательных продуктов (солёной, жареной, жирной пищи), возникают колики. В тяжёлых случаях – непроходимость кишечника.
Нарушения в сердечно-сосудистой системе
В сердечной системе и сосудах присутствуют нарушения работы этих органов. Отмечается тахикардия (усиленное сердцебиение), кардиопатия (увеличение размеров сердца, сердечная недостаточность, нестабильный ритм сердца), снижается давление.
Сосуды сужаются, кислород не поступает в нужном количестве в органы, происходят спазмы сосудов. Ухудшается свёртываемость крови, возникают неожиданные носовые кровотечения.
Результаты нарушений дыхательной системы
Органы дыхания также подвержены нарушениям. Скапливается жидкость в плевре. Возможен отёк лёгких.
При простудах появляется большой риск быстрого развития пневмонии. Страдает дыхательная система, даже гортань.
Развитие онкологии
Страшный диагноз – рак поджелудочной железы – это последствия хронического панкреатита. Необходима резекция части поражённого участка либо удаление целиком. При удалении поражённого органа для нормальной функциональной деятельности организма потребуется пожизненно принимать препараты:
- заменяющие ферменты;
- липотропные (аминокислоты, участвующие в липидном и холестериновом обменах);
- инсулин (для нормализации уровня сахара в крови).
Панкреатит считается трудно поддающимся лечению, но, если принять меры вовремя, обнаружатся шансы приостановить разрушение. Соблюдение простых правил, постоянный приём препаратов и внимательное отношение к организму сократят последствия панкреатита, сберегут здоровье и жизнь.
Источник: https://GastroTract.ru/bolezn/pankreatit/chem-opasen-pankreatit.html
Откуда берется хронический панкреатит и чем он опасен?
Хронический панкреатит – это состояние, при котором в поджелудочной железе образуется постоянный воспалительный процесс. По статистике британских специалистов, в 7 из 10 случаев развития этого заболевания виновато долгосрочное употребление алкоголя. От чего ещё воспаляется поджелудочная и как её лечить? Обо всём этом и даже больше вы узнаете из данного материала.
Поджелудочная железа расположена в верхней части живота – за желудком и частью кишечника. В ней вырабатываются пищеварительные ферменты, которые выходят через протоки и достигают верхнего отдела тонкого кишечника – 12-типерстной кишки.
Когда ферменты находятся в поджелудочной железе, они пребывают в неактивной форме. В противном случае они бы переваривали саму поджелудочную. Достигая 12-типерстной кишки, ферменты активизируются и начинают переваривать пищу.
Кроме того, ферменты поджелудочной железы перемешиваются с вырабатываемой в печени желчью и вместе поступают в 12-типерстную кишку для переваривания пищи.
По всей железе разбросаны маленькие клетки, которые называют «островками Лангерганса». Эти клетки производят гормоны инсулин и глюкагон, регулирующие уровень глюкозы в крови.
Чем хронический панкреатит отличается от острого?
У этого заболевания есть 2 формы:
При острой форме воспаление развивается очень быстро – в течение нескольких дней или около того. В данном случае панкреатит отступает быстро, не успевая повредить поджелудочную железу. Иногда эта форма болезни приводит к осложнениям и даже к смерти. Подробнее читайте в этой статье.
При хроническом панкреатите больной сталкивается с постоянным воспалением железы. Хотя оно менее интенсивное, чем при острой форме заболевания, хроническое воспаление приводит к повреждениям органа и образованию на нём рубцов.
По оценкам британских медиков, от хронического панкреатита ежедневно страдают 4 из 100 человек во всём мире. Это заболевание чаще поражает мужчин, чем женщин, а средний возраст пациентов – 51 год.
Каковы причины хронического панкреатита?
причина острой формы заболевания – образование камней в желчном пузыре. В случае с хроническим воспалением камни не являются главным виновником. Причины хронического панкреатита включают:
- Злоупотребление алкоголем. Чаще всего хроническое воспаление поражает мужчин в возрасте 40-50 лет. В большинстве случаев перед появлением первых симптомов хронического панкреатита проходит 10 или более лет злоупотребления крепкими напитками.
- Курение – недавно учёные установили, что между курением и панкреатитом хронической формы существует взаимосвязь.
- Генетические нарушения, которые передаются по наследству. Некоторые редкие генетические патологии способны привести к развитию хронического панкреатита. Одно из таких нарушений – кистозный фиброз.
- Аутоиммунные реакции – когда иммунная система атакует свою же поджелудочную железу. Учёные полагают, что воспаление поджелудочной аутоиммунного происхождения может иметь связь с другими аутоиммунными состояниями. Примеры – синдром Шегрена и первичный билиарный цирроз печени.
- Приём медикаментов – в виде редкого побочного эффекта.
- Повышенный уровень кальция и/или триглицеридов в крови.
В 2-3 из 10 случаев точную причину хронического панкреатита обнаружить не удается.
Причина, по которой алкоголь или другие факторы вызывают воспаление, остаётся неясной. Известно, что со временем воспаление повреждает ткани органа и на нём образуются рубцы. В результате железа теряет способность к выработке достаточного количества ферментов и гормона инсулина. Если первое вызывает проблемы с перевариванием пищи, то второе – приводит к сахарному диабету.
Со временем в поджелудочной откладывается кальций, из которого могут формироваться камни. Впоследствии камни и/или рубцевание протоков поджелудочной железы могут блокировать поток ферментов к 12-типерстной кишке.
Период от первоначального появления воспалительного процесса до развития осложнений (диабет, проблемы с пищеварением) занимает несколько лет. Опасность заключается в том, что все эти месяцы или годы больной может и не подозревать о наличии проблемы. Так длится до тех пор, пока не появятся первые признаки болезни.
Панкреатит: симптомы, на которые стоит обратить внимание
Симптомы этого заболевания могут различаться в каждом отдельном случае. Самый распространённый признак – длительная, но прерывистая боль в животе – прямо под рёбрами. Обычно она «отдаёт» в спину, а при наклоне туловища вперёд ослабевает. У многих боль усиливается после еды. Заметьте, у каждого 5-го больного хроническим панкреатитом нет жалоб на боль в животе.
Иногда при ухудшении состояния боль уходит. Это происходит в том случае, если поджелудочная прекращает вырабатывать пищеварительные ферменты.
Другие признаки хронического панкреатита включают:
- Тошноту и рвоту,
- Потерю веса – такое происходит из-за неспособности железы вырабатывать ферменты, вследствие чего пища плохо переваривается и всасывается кишечником,
- Диарею,
- Масляной стул,
- Появление симптомов сахарного диабета – жажды, частого мочеиспускания, сильной усталости.
Как лечить хронический панкреатит?
Самое главное, что необходимо сделать – навсегда отказаться от употребления алкоголя, даже если он не является причиной болезни.
Лечение хронического панкреатита может потребовать госпитализации больного. В условиях больничного стационара пациент внутривенно получает обезболивающие и питательные вещества. Если больной активно теряет вес, ему также может потребоваться назогастральное питание.
После возобновления нормальной диеты гастроэнтеролог может назначить ферментозамещающие препараты. Эти лекарства принимаются в том случае, если из-за недостатка ферментов нарушаются процессы пищеварения или развивается стеаторея (повышенное выведение жиров с калом). Ферментозамещающие препараты принимаются во время еды.
Также в процессе лечения хронического панкреатита гастроэнтеролог назначает:
- Если развивается сахарный диабет – инъекции инсулина,
- При аутоиммунном панкреатите – курс стероидных препаратов,
- Отдельные витамины или витаминные комплексы.
Следующий шаг – разработка специальной диеты при панкреатите. Обычно при этом заболевании рекомендуют питаться чаще, но малыми порциями, а также снизить потребление жиров. Ниже мы более подробно рассмотрим этот вопрос.
Питание при панкреатите
задача врача и пациента – предотвратить дефицит питательных веществ, к которым относят:
- Белки,
- Жиры,
- Углеводы,
- Витамины,
- Минералы.
Кроме того, специально разработанное питание при панкреатите поможет избежать эпизодов обострения болезни.
Низкожировая диета
Вместо 3-х плотных приёмов пищи рекомендуется кушать много раз, но понемногу. Также больному необходимо придерживаться диеты с низким содержанием жиров. Обязательно пейте много жидкости и ограничьте потребление кофеиносодержащих напитков.
Ниже представлены основные принципы питания при панкреатите:
- Ешьте 2-3 порции постного мяса в день.
- Избавляйтесь от видимого жира – шкурок, жирных частей мяса.
- Избегайте рыбных консервов в масле. Старайтесь потреблять рыбу, в которой содержатся ценные омега-3 жирные кислоты: лосось, тунец, форель и сельдь.
- Не жарьте птицу и рыбу на сковороде. Запекайте, отваривайте, тушите или готовьте их на гриле.
- Пейте или ешьте молочные продукты с низким процентом жира.
- Ешьте только обезжиренное мороженое.
- Пробуйте кушать обезжиренную сметану, йогурты и сливочный сыр.
- Избегайте крем-супов и сливочных соусов.
- Ешьте цельнозерновые крупы, хлебные изделия и макароны.
- Избегайте жирных круассан, булочек, печенья, пончиков, кексов, вафлей, пирожных.
- Ограничьте потребление растительного и сливочного масел, а также маргарина и майонеза.
- В качестве приправы вместо масел используйте травы, специи, обезжиренные соусы и лимонный сок.
Кроме того, диета при панкреатите не должна включать продуктов из этого списка:
- Шоколад,
- Яичные желтки,
- Сосиски, сардельки, бекон и другие колбасные изделия из красного переработанного мяса,
- Готовые закуски: чипсы, батончики с гранолой, ореховые миксы,
- Кокосы и авокадо.
Для составления индивидуального плана питания при панкреатите необходимо обратиться к клиническому диетологу. Только диетолог с медицинским образованием может подобрать максимально подходящую для больного диету.
Осложнения хронического панкреатита
Большинство пациентов не сталкивается с осложнениями, но некоторым везёт меньше. Иногда хроническое воспаление приводит к следующим осложнениям:
Примерно у каждого четвертого пациента образуется псевдокиста. Это происходит в том случае, если из-за закупорки протоков скапливается жидкость с ферментами. Иногда псевдокиста удаляется хирургическим путём.
Ещё одно возможное осложнение хронического панкреатита – скапливание жидкости в брюшной полости.
Это осложнение встречается нечасто. Из-за закупорки желчных проток желчь не может проникнуть в тонкий кишечник и поэтому накапливается в крови. В результате кожа и глазные белки желтеют и больному диагностируют желтуху.
Это заболевание чаще встречается у больных хроническим панкреатитом, особенно – у курящих. Чем старше пациент, тем выше риск.
Примерно у трети пациентов развивается сахарный диабет. Обычно это осложнение хронического панкреатита диагностируют после долгих лет болезни.
- Редко встречающиеся осложнения
К таковым относят: закупорку кишечника, кровотечение, а также тромбоз сосудов, которые расположены рядом с поджелудочной.
Если вы заметили у себя симптомы панкреатита, лучше как можно раньше обратиться к гастроэнтерологу.
Источники:
- Pancreatitis, The National Institute of Diabetes and Digestive and Kidney Diseases,
- Diet for Chronic Pancreatitis: Care Instructions, MyHealth.Alberta.ca,
- Chronic pancreatitis, NHS,
- Chronic pancreatitis, Patient.info.
Источник: https://persomed.com.ua/otkuda-beretsya-hronicheskiy-pankreatit-i-chem-opasen
Можно ли вылечить панкреатит навсегда?
Любое серьезное заболевания, к которым относится и панкреатит, вызывает у больного вопрос о том, сможет ли он его вылечить полностью и вернуться к обычному образу жизни.
К сожалению, существует ряд недугов, полное избавление от которых практически невозможно. И причина такого прогноза не зависит от уровня квалификации врачей или других факторов.
Она заключается в специфике самой болезни.
Дать однозначный ответ на вопрос о возможности полного излечения острого или хронического панкреатита невозможно. Риск перехода заболевания в хроническое течение и появления его периодических обострений всегда будет присутствовать. Однако больному не следует относиться к этому заболеванию и как к абсолютно неизлечимому.
Чтобы добиться желаемых результатов человеку придется приложить максимум усилий – изменить свой образ в корне и придерживаться строгих правил и рекомендаций врача на протяжении многих лет. Не каждый может неукоснительно следовать им.
Но в ряде случаев избавиться от проявлений острого или хронического панкреатита на длительное время все же возможно.
Что происходит с поджелудочной железой при этой болезни?
При появлении первого острого приступа панкреатита железа воспаляется, переваривает собственные ткани и уже не может в полной мере выполнять свои функции, заключающиеся в выделении гормонов и помощи в пищеварении. При этих процессах происходит замещение пораженных тканей другими структурами, и полноценная работа органа становится уже невозможной.
Раннее обращение к врачу при приступе является обязательным и во многом предопределяет дальнейший прогноз заболевания. Только таким образом можно предотвратить дальнейшее распространение поражений тканей органа. Если болезнь не затронула большую часть тканей, то говорить о полном излечении заболевания возможно.
Можно ли вылечить острый панкреатит полностью?
Острый панкреатит может быть различной степени тяжести, и именно этот параметр во многом предопределяет дальнейшие прогнозы на выздоровление больного и возможность перехода болезни в хроническую стадию.
При легкой форме панкреатита происходит поражение небольшого участка железы, которое в основном выражается в ее интерстициальном отеке и легко поддается лечению.
В некоторых случаях такое течение заболевания дает благоприятные прогнозы, недуг не становится хроническим и при выполнении всех рекомендаций врача о приеме лекарственных средств, соблюдении диеты и ее постепенном расширении, избавлении от вредных привычек и изменении образа жизни, больной может рассчитывать на возможность полного излечения от острого панкреатита. При недостаточном лечении или несоблюдении всех этих правил болезнь может становиться хронической, а прогнозы на полное избавление от нее становятся менее благоприятными.
Тяжелая форма этого заболевания сопровождается более масштабным поражением железы, которое может вызывать развитие таких местных осложнений, как панкреонекроз и инфицирование тканей, появление кист или абсцессов.
Эти изменения необратимы и в дальнейшем приводят к замещениям тканей органа другими структурами и существенным нарушениям его функций.
[attention type=red]Заболевание в таких случаях становится хроническим и полное его излечение не всегда возможно.
[/attention]При тяжелом течении острого панкреатита в железе могут происходить такие необратимые изменения:
- Острое скопление жидкости в железе или околопанкреатическом пространстве;
- Некроз тканей железы, сопровождающийся появлением ограниченной или разлитой зоны отмершей ткани;
- При инфицировании тканей зоны некроза развивается гнойный панкреатит, увеличивающий вероятность смерти больного;
- Панкреатический абсцесс, сопровождающийся скоплением гноя в железе или радом расположенных тканях;
- Острая ложная киста, сопровождающаяся скоплением сока поджелудочной железы в фиброзных стенках или грануляциях.
Такое осложненное течение острого панкреатита не всегда поддается терапевтическому лечению и может становиться поводом для назначения выполнения хирургических вмешательств. При образовании абсцессов или кист могут проводиться такие операции, как цистогастростомия, марсупиализация кисты, эндоскопическое дренирование и др.
А при панкреонекрозе, в зависимости от его масштаба, выполняется некрэктомия (органосохраняющая операция) или резекция поджелудочной железы.
Проведение хирургических вмешательств существенно отягощает прогнозы на возможность полного избавления от острого панкреатита, заболевание становится хроническим, и возможность сведения к минимуму его обострений будет зависеть от масштабов поражения органа и соблюдения всех рекомендаций врача.
Источник: http://pankreatitu.net/blog/lechenie/vylechit-polnostu