Генетический тест при беременности
Нормальное развитие и здоровье каждого из нас зависит от множества факторов, среди которых одно из главных значений несет в себе здоровье генома. Малейшее изменение количества, размера или структуры любой хромосомы провоцирует изменение генетической информации.
А это может приводить к задержке развития, трудностям с обучением, врожденным дефектам, существенным проблемам со здоровьем, а иногда – к инвалидности ребенка. Характер этих проблем зависит от ряда факторов: размера недостающей части хромосомы или дублирования генов.
Генетический скрининг при беременности помогает вовремя выявить патологии, связанные с нарушением генома.
КАКИЕ ВИДЫ ГЕНЕТИЧЕСКИХ ТЕСТОВ ПРИ БЕРЕМЕННОСТИ ПРАКТИКУЮТ В БЕЛЬГИИ
Беременные могут пройти несколько видов исследований. Наиболее востребованными анализами являются:
- Неинвазивный NIPT-скрининг. Выполняется этот генетический тест при беременности на 12 неделе. В Бельгии его делают всем беременным.
- Тест ULS, анализ кариотипа или CGH массив . Они выполняются на основе эмбриональных образцов (трофобластов, амниотической жидкости, крови плода). Этот материал забирается с помощью проколов.
Чтобы снизить риск рождения ребенка с выраженными генетическими патологиями и проводится генетический скрининг.
НЕИНВАЗИВНЫЙ NIPT-СКРИНИНГ: ОБЩАЯ ИНФОРМАЦИЯ
Неинвазивное пренатальное тестирование (NIPT) является относительно новым неинвазивным анализом крови, который измеряет количество бесклеточной фетальной ДНК, циркулирующей в материнской сыворотке. Он более точен, чем традиционный скрининг первого триместра, и гораздо реже дает ложноположительный результат.
NIPT точно измеряет количественную дисперсию фетального и материнского хромосомного материала и помогает выявить множество патологий, включая:
- синдром Дауна (трисомия 21),
- синдрома Эдвардса (трисомия 18),
- синдрома Патау (трисомия 13),
Обратите внимание: Точность обнаружения синдрома Дауна составляет > 99%, число ложно-положительных показателей – 0,1%.
С меньшей точностью этот генетический тест при беременности может выявить:
- синдром Тернера (45, X) ,
- синдром Клайнфелтера (47, XXY),
- хромосомные аномалии матери.
В Бельгии этот скрининг делают всем беременным с 12-ой недели беременности. Для анализа берется кровь матери, в которой измененная ДНК ребенка свободно циркулирует, начиная с 11-й недели беременности.
Обратите внимание: Скрининг абсолютно безопасен для ребенка.
КАК ДЕЛАЕТСЯ NIPT-СКРИНИНГ НА ГЕНЕТИЧЕСКИЕ ЗАБОЛЕВАНИЯ ПРИ БЕРЕМЕННОСТИ
Чтобы пройти тестирование:
- Вы должны записаться на прием и сдачу анализа
- Для консультации со специалистом вам нужно предоставить данные о текущей предыдущих беременностях, собрать информацию о заболеваниях у своих родственников и родственников отца ребенка
- Продолжительность консультации варьирует от 30 минут до 1 часа.
- В конце консультации генетик решит, подходит ли вам тест NIPT. Если да, вам будет предложено сдать кровь. Анализ можно проводить и не на голодный желудок.
- Результат теста выдают в течение 1 — 3 недель после анализа крови.
КАКОВЫ ВОЗМОЖНЫЕ РЕЗУЛЬТАТЫ ТЕСТА NIPT?
Генетический тест при беременности NIPT может показать:
- Норму. Это означает, что тест не выявил у плода трисомии 21 или др. патологии. Риск трисомии 21 очень низок, но не равен нулю, он составляет вероятность 1 из 1000 случаев беременностей.
- Ненормальный результат. Он означает, что существует сильное подозрение в трисомии 21 или других генетических болезнях. Риск этих заболеваний очень высок. В таких ситуациях показан анализ амниотической жидкости (амниоцентез) или хорионических ворсинок, который с уверенностью определит статус плода для трисомии 21.
- Анализ не выполнен. Это происходит в 3 — 5% случаев. Такая ситуация возникает, например, если кровь на анализ была взята до одиннадцатой недели беременности или по техническим причинам. Если NIPT не выполнен из-за сбоя по технической причине, анализ будет сделан из крови из второй пробирки. В редких случаях потребуется вторая сдача крови на анализ.
- Пол ребенка. Если вы не хотите знать пол своего будущего ребенка, поставьте в известность специалиста во время генетической консультации.
При выявлении риска каких-либо патологий потребуется последующая консультация генетика.
ЧТО НЕЛЬЗЯ ВЫЯВИТЬ НИПТ?
NIPT не обнаруживает следующих аномалий:
- Мозаичность (только фракцию клеток, имеющих трисомию)
- Небольшие хромосомные перегруппировки (микроделеции или микродулирования)
- Моногенные заболевания (такие как кистозный фиброз или синдром хрупкой Х-хромосомы)
NIPT следует интерпретировать с осторожностью:
- В случае множественной беременности или беременности с исчезающим близнецом.
- Если у пациента был (был) рак.
- Если пациент недавно получил терапию гепарином или переливание крови,
- Если у пациента была иммунотерапия, трансплантация стволовых клеток или трансплантация органов.
Источник: https://zen.yandex.ru/media/id/5aa431b39b403cc33a3ffc51/5ad462068c8be3b509257576
Пренатальный скрининг
Скрининг при беременности – это комбинация ультразвукового исследования плода и анализа крови, который помогает определить риск развития у плода определенных врожденных дефектов.
Важно понимать разницу между скрининг-тестами и диагностическими тестами.
С помощью скрининговых тестов определяется вероятность наличия определенных проблем со здоровьем ребенка, но на основании скрининга не ставится диагноз.
Почему необходимо проходить скрининг на хромосомные аномалии во время беременности?
Многие будущие родители обеспокоены тем, что их ребенок может родиться с синдром Дауна или другими хромосомными аномалиями. Пренатальный скрининг помогает оценить вероятность наличия у ребенка патологий. Полученные результаты могут помочь в принятии решения о необходимости инвазивной диагностики, чтобы узнать наверняка о состоянии ребенка.
С помощью скрининга можно лишь узнать, насколько велика вероятность наличия патологий у ребенка, но только инвазивная диагностика, например, амниоцентез, поможет определить, если ли патология на самом деле. Скрининги не представляют риска для мамы или ребенка, в то время как инвазивная диагностика действительно несет небольшой риск выкидыша.
Что такое хромосомные аномалии?
Хромосомы – это нитевидные структуры в каждой клетке, которые являются носителями генов. У большинства людей в каждой клетке (кроме половых) содержатся 46 хромосом (23 пары).
Каждая хромосома совпадает с соответствующей хромосомой от другого родителя, образуя 23 пронумерованных пары. Таким образом, каждая пара состоит из одной хромосомы от матери и одной от отца. Половые клетки (яйцеклетки и сперматозоиды) содержат по 23 хромосомы.
Во время оплодотворения яйцеклетка сливается со сперматозоидом и получается полный набор из 46 хромосом.
[attention type=yellow]Биологические ошибки могут возникать на ранних стадиях деления клеток, вызывая отклонения в хромосомах. Например, некоторые дети развиваются с 47 хромосомами: вместо 23 пар, у них 22 пары и одни набор из 3 хромосом. Такая аномалия называется трисомией.
[/attention]Часто у женщины, забеременевшей ребенком с аномальным количеством хромосом, происходит выкидыш, как правило, на ранних сроках.
Но с некоторыми хромосомными аномалиями ребенок может выжить и родиться с проблемами развития и врожденными дефектами, которые могут быть как незначительными, так и тяжелыми.
Синдром Дауна, известный также как трисомия 21, происходит, когда ребенок имеет дополнительную (третью) копию 21-ой хромосомы вместо нормальных двух. Синдром Дауна является самой распространенной хромосомной аномалией, с которой рождаются дети.
Другими распространенными хромосомными аномалиями, с которыми могут родиться дети, являются трисомия 18 и трисомия 13. Эти нарушения практически всегда связаны с глубокой умственной отсталостью и другими врожденными пороками развития. Такие дети, если доживают до рождения, то редко живут более чем несколько месяцев. Хотя некоторые из них могут прожить пару лет.
У любых родителей может быть ребенок с аномалиями, но с возрастом матери этот риск увеличивается. Например, шансы родить ребенка с синдромом Дауна увеличиваются примерно от 1 к 1040 в возрасте 25 лет до 1 к 75 в возрасте 40 лет.
Что я могу узнать, сделав скрининг?
Для скрининга используются образцы крови и результаты ультразвуковых исследований, чтобы определить, какая вероятность того, что у ребенка есть хромосомные отклонения, в том числе синдром Дауна или некоторые другие врожденные пороки развития (например, дефекты развития нервной трубки). Это неинвазивный метод (имеется в виду, что в данном случае нет необходимости вставлять иглу в матку), поэтому он не представляет никакой опасности для матери или ребенка.
Результат скрининга не является диагнозом, это лишь оценка вашего индивидуального риска. С помощью скрининга можно выявить около 90% беременностей с хромосомными патологиями.
Результаты обследования представляются в виде соотношения, которое отображает вероятность наличия патологии, основанное на результатах анализов, возраста матери и других параметров.
[attention type=red]Эта информация может помочь решить, необходимо ли прибегнуть к инвазивным методам диагностики (амниоцентез, кордоцентез и т.д.).
[/attention]С помощью внутриутробной диагностики плода, например, биопсии ворсин хориона, амниоцентеза, можно с более чем 99% уверенностью определить, есть ли у ребенка хромосомные аномалии. Такая диагностика помогает определить несколько сотен генетических заболеваний путем анализа генетической структуры клеток плода или плаценты. Однако, при инвазивной диагностике существует небольшой риск выкидыша.
Хромосомные патологии невозможно «исправить» или вылечить. Если ребенку поставили такой диагноз, можно подготовиться к рождению ребенка с определенными проблемами в развитии или прервать беременность.
Какие плюсы и минусы скрининга?
Преимущество скрининга в том, что он дает информацию о вероятности наличия у ребенка хромосомных патологий, но без риска выкидыша, связанного с инвазивной диагностикой.
Но скрининг имеет и недостатки. Он не всегда помогает выявить все случаи патологий. По результату скрининга у ребенка могут быть низкие риски, а на самом деле патология есть. Это называется ложноотрицательный результат, и применение инвазивной диагностики, которая выявила бы проблему, в большинстве таких случаев даже не будет рассматриваться.
И, наоборот, по результатам скрининга у ребенка может быть высокая вероятность наличия хромосомных аномалий, в то время как ребенок абсолютно здоров (ложноположительный результат). Такой результат может стать причиной проведения не обязательных в данном случае дополнительных обследований и излишнего беспокойства о здоровье ребенка.
Делать или не делать скрининг?
Скрининг не является обязательным обследованием, но его рекомендуется проходить всем женщинам, независимо от возраста и состояния здоровья, так как известно, что около 80% детей с синдромом Дауна рождаются в обычных семьях у женщин до 35 лет.
Дополнительную информацию о скрининге можно получить у своего гинеколога или проконсультироваться с генетиком. Но, в конечном счете, делать скрининг или нет, это личный выбор каждой женщины.
Многие женщины соглашаются на скрининг, а затем на основании результатов принимают решение о необходимости инвазивной диагностики.
Некоторые женщины хотят сразу прибегнуть к инвазивной диагностике (они могут быть в группе высокого риска по возникновению хромосомных патологий или других нарушений, которые не выявляются с помощью скрининга, или просто хотят знать как можно больше о состоянии своего ребенка и готовы жить с небольшим риском выкидыша). Другие женщины решают не делать ни скрининг, ни инвазивную диагностику.
Когда необходимо делать скрининг?
В зависимости от программы, которую используют при расчете рисков (ASTRAIA, PRISCA, Life Cyscle и др.), тактика проведения скрининга может немного отличаться.
Скрининг первого триместра состоит из биохимического анализа крови, а также ультразвукового исследования.
Биохимический анализ крови первого триместра (так называемый «двойной тест») определяет уровень двух белков в крови, которые вырабатываются плацентой – свободный бета-ХГЧ и ассоциированный с беременностью протеин плазмы-А (Pregnancy-associated Plasma Protein-A, РАРР-А). Аномальные уровни этих биохимических маркеров являются признаком наличия патологий у плода. Этот анализ необходимо сделать в период с 10-ой до конца 13-ой недели беременности.
Основным показателем во время проведения скринингового УЗИ является толщина воротникового пространства (ТВП, синонимы: воротниковая зона, шейная складка, nuchal translucency (NT)). Воротниковое пространство – это область на задней поверхности шеи ребенка между кожей и мягкими тканями.
[attention type=green]У детей с хромосомными аномалиями в воротниковом пространстве имеет тенденцию накапливаться больше жидкости, чем у здоровых детей, в результате чего эта область становится больше. Толщина воротникового пространства должна измеряться в период с 11-ой до конца 13-ой недели.
[/attention]Кроме ТВП, на УЗИ также измеряют копчико-теменной размер (КТР), по которому уточняется срок беременности, носовую косточку и другие параметры плода.
УЗИ совместно с биохимическим анализом крови представляют собой комбинированный скрининг I триместра. С помощью этого скрининга выявляется до 90% детей с хромосомными аномалиями. Первый скрининг считается более точным.
Преимуществом скрининга I триместра является возможность узнать о патологиях ребенка на относительно ранней стадии беременности.
Если по результатам скрининга получается высокий риск, то еще есть шанс успеть сделать биопсию ворсин хориона, которая выполняется обычно в период с 11 недели до 13 недель и 6 дней, чтобы узнать наверняка, если ли у ребенка хромосомные аномалии, пока срок беременности еще не очень большой.
Скрининг второго триместра желательно делать на 16-18 неделе беременности. Кроме хромосомных аномалий с его помощью выявляются дефекты нервной трубки. Он включает в себя биохимический анализ крови трех (тройной тест) или четырех (четверной тест) показателей (в зависимости от возможностей лаборатории).
При тройном тесте определяется уровень хорионического гонадотропина человека (ХГЧ, hCG), альфа-фетопротеина (АФП, AFP), неконьюгированный эстриол (uE3), а при четверном добавляется еще один показатель – ингибин А. Аномальные значения этих веществ в крови свидетельствуют о вероятности того, что плод имеет какие-либо нарушения.
Для скрининга II триместра при расчете рисков используются данные УЗИ первого скрининга.
Так как скрининг первого триместра считается более точным и имеет меньше ложноположительных результатов, врачи часто не назначают второй скрининг, так как он менее чувствительный и не повышает шансы на определение патологий у плода.
Во втором триместре достаточно сдать анализ крови на один биохимический маркер – АФП, который дает возможность выявить дефекты нервной трубки у плода.
[attention type=yellow]Если по результатам первого скрининга у ребенка высокая вероятность наличия хромосомных аномалий, то необходимо пройти инвазивную диагностику, чтоб как можно раньше оценить состояние ребенка, не дожидаясь второго скрининга.
[/attention]Следующим этапом оценки состояния плода является УЗИ на 20-22 неделе и на 30-32 неделе беременности.
Как понять результаты скрининга?
Результаты скрининга должны быть представлены в виде оценки индивидуального риска. Расчет производится с помощью специальных компьютерных программ (например, PRISCA, ASTRAIA и др.
), которые учитывают данные УЗИ, результаты биохимического анализа крови и индивидуальные факторы (возраст, вес, этническая принадлежность, количество плодов и т.д.).
В программе ASTRAIA при расчете рисков учитываются дополнительные УЗ параметры, что дает возможность повысить выявляемость патологий.
Интерпретация отдельных биохимических показателей и сравнение их с нормами без расчета рисков не имеет смысла.
В результатах скрининга указываются соотношения, которые отображают шансы ребенка на наличие патологий.
Риск 1 к 30 (1:30) означает, что из 30 женщин с таким же результатом, у одной из них родится ребенок с хромосомными аномалиями, а у остальных 29 – здоровые дети.
Риск 1 к 4000 означает, что из 4000 женщин с таким же результатом, у одной родится ребенок с патологией, а у 3999 женщин будут здоровые дети. То есть, чем выше второе число, тем меньше риск.
Также в скрининге может быть указано, что результат ниже или выше порога отсечки. В основном тесты используют порог отсечки 1:250. Например, результат 1:4000 будет считаться нормальным, потому что риск меньше, чем 1:250, то есть ниже порога отсечки. А при результате 1:30, риск считается высоким, потому что он выше порога отсечки.
[attention type=red]Нормальный результат скрининга не является гарантией того, то ребенок не имеет хромосомных аномалий. По такому результату можно только предположить, что проблемы маловероятны. В свою очередь плохой результат не означает наличие патологий у ребенка, а только то, что патология, скорее всего, есть. На самом деле, большинство детей с плохими результатами скрининга не имеют никаких патологий.
[/attention]Гинеколог или генетик помогут понять результаты скрининга, а также объяснить необходимость инвазивной диагностики в случае плохого результата. Необходимо взвесить все «за» и «против» и решить, готовы ли вы пойти на инвазивную диагностику, при которой существует небольшой риск выкидыша, чтобы узнать о состоянии вашего ребенка.
И наконец, имейте в виду, что нормальный результат скрининга не гарантирует отсутствие проблем у ребенка. Скрининги разработаны для выявления всего нескольких распространенных хромосомных аномалий и дефектов нервной трубки.
Ребенок с нормальным результатом все равно может иметь какие-либо другие генетические проблемы или врожденные дефекты.
Кроме того, нормальный результат не гарантирует того, что у ребенка будет нормально функционировать мозг и не исключает такие нарушения, как аутизм.
Источник: https://testresult.org/poleznaya-informatsiya/screening
Скрининг первого триместра: результаты, расчет риска | Мой Гинеколог
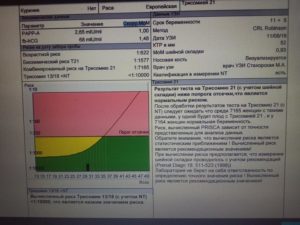
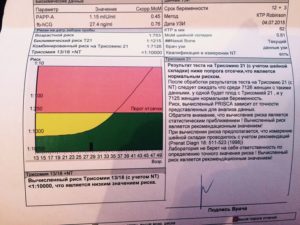
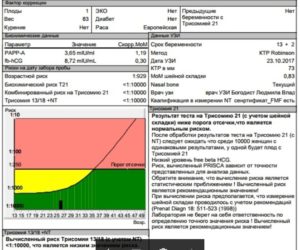
Скрининговые обследования помогают выявить риск хромосомных заболеваний у ребенка еще до его рождения. В первом триместре беременности проводят УЗИ и биохимический анализ крови на ХГЧ и РАРР-А. Изменения этих показателей могут указывать на повышенный риск синдрома Дауна у будущего ребенка. Посмотрим, что означают результаты этих анализов.
На каком сроке?
Скрининг 1 триместра делают на сроке от 11 недель до 13 недель и 6 дней (срок рассчитывают от первого дня последней менструации).
Признаки синдрома Дауна на УЗИ
Если у ребенка есть синдром Дауна, то уже на сроке 11-13 недель УЗИст может обнаружить признаки этого заболевания. Есть несколько признаков, которые указывают на повышенный риск синдрома Дауна у ребенка, но наиболее важным является показатель, который называется Толщина Воротникового Пространства (ТВП).
Толщина воротникового пространства (ТВП) имеет синонимы: толщина шейной складки, шейная складка, воротниковое пространство, шейная прозрачность и др. Но все эти термины обозначают одно и то же. Замечено, что если шейная складка плода толще 3 мм, то риск синдрома Дауна у него повышен.
Для того чтобы данные УЗИ были действительно правильными, нужно соблюдать несколько условий:
- УЗИ первого триместра производится не раньше 11 недели беременности (от первого дня последней менструации) и не позднее 13 недель и 6 дней.
- Копчико-теменной размер (КТР) должен быть не менее 45 мм.
- Если положение ребенка в матке не позволяет адекватно оценить ТВП, то врач попросит вас подвигаться, покашлять, либо легонько постучать по животу – для того, чтобы ребенок изменил положение. Либо врач может посоветовать прийти на УЗИ чуть позже.
- Измерение ТВП может проводиться с помощью УЗИ через кожу живота, либо через влагалище (это зависит от положения ребенка).
Хоть толщина воротникового пространства является наиболее важным параметром в оценке риска синдрома Дауна, врач также учитывает другие возможные признаки отклонений у плода:
- Носовая косточка в норме определяется у здорового плода уже после 11 недели, однако отсутствует примерно в 60-70% случаев, если у ребенка есть синдром Дауна. Тем не менее, у 2% здоровых детей носовая кость может не определяться на УЗИ.
- Кровоток в венозном (аранциевом) протоке должен иметь определенный вид, считающийся нормой. У 80% детей с синдромом Дауна нарушен кровоток в аранциевом протоке. Тем не менее, у 5% здоровых детей также могут обнаружиться такие отклонения.
- Уменьшение размеров верхнечелюстной кости может указывать на повышенный риск синдрома Дауна.
- Увеличение размеров мочевого пузыря встречается у детей с синдромом Дауна. Если мочевой пузырь не виден на УЗИ в 11 недель, то это не страшно (такое бывает у 20% беременных на этом сроке). Но если мочевой пузырь не заметен, то врач может посоветовать вам прийти на повторное УЗИ через неделю. На сроке 12 недель у всех здоровых плодов мочевой пузырь становится заметен.
- Частое сердцебиение (тахикардия) у плода также может говорить о повышенном риске синдрома Дауна.
- Наличие только одной пупочной артерии (вместо двух в норме) повышает риск не только синдрома Дауна, но и других хромосомных заболеваний (синдром Эдвардса и др.)
Норма ХГЧ и свободной β-субъединицы ХГЧ (β-ХГЧ)
ХГЧ и свободная β (бета)-субъединица ХГЧ – это два разных показателя, каждый из которых может использоваться в качестве скрининга на синдром Дауна и другие заболевания. Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для ХГЧ в зависимости от срока беременности в неделях можно посмотреть тут.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
- 9 недель: 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ
- 10 недель: 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ
- 11 недель: 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ
- 12 недель: 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ
- 13 недель: 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если ХГЧ не в норме?
Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна.
Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
- 8-9 недель: 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ
- 9-10 недель: 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ
- 10-11 недель: 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ
- 11-12 недель: 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ
- 12-13 недель: 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ
- 13-14 недель: 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ
Внимание! Нормы в мЕД/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если РАРР-А не в норме?
Если РАРР-А ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства. Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что такое риск и как он рассчитывается?
Как вы уже могли заметить, каждый из показателей биохимического скрининга (ХГЧ и РАРР-А) может измеряться в МоМ. МоМ – это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.
Но все же, на ХГЧ и РАРР-А влияет не только срок беременности, но и ваш возраст, вес, курите ли вы, какие заболевания у вас имеются, и некоторые другие факторы. Именно поэтому, для получения более точных результатов скрининга, все его данные заносятся в компьютерную программу, которая рассчитывает риск заболеваний у ребенка индивидуально для вас, учитывая все ваши особенности.
Важно: для правильного подсчета риска необходимо, чтобы все анализы сдавались в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому, если вы захотите перепроверить результаты скрининга в другой лаборатории, вам необходимо будет сдать все анализы повторно.
[attention type=green]Программа дает результат в виде дроби, например: 1:10, 1:250, 1:1000 и тому подобное. Понимать дробь следует так:
[/attention]Например, риск 1:300. Это означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей.
В зависимости от полученной дроби лаборатория выдает одно из заключений:
- Тест положительный – высокий риск синдрома Дауна у ребенка. Значит, вам необходимо более тщательное обследование для уточнения диагноза. Вам может быть рекомендована биопсия ворсин хориона или амниоцентез.
- Тест отрицательный – низкий риск синдрома Дауна у ребенка. Вам понадобится пройти скрининг второго триместра, но дополнительные обследования не нужны.
Что делать, если у меня высокий риск?
Если в результате скрининга у вас был обнаружен высокий риск рождения ребенка с синдромом Дауна, то это еще не повод впадать в панику, и уж тем более, прерывать беременность. Вас направят на консультацию к врачу генетику, который еще раз посмотрит результаты всех обследований и при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез.
Как подтвердить или опровергнуть результаты скрининга?
Если вы считаете, что скрининг вам был проведен неверно, то вы можете повторить обследование в другой клинике, но для этого нужно будет повторно сдать все анализы и пройти УЗИ. Это будет возможно, только если срок беременности на этот момент не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
Источник: https://www.mygynecologist.ru/content/%D1%81%D0%BA%D1%80%D0%B8%D0%BD%D0%B8%D0%BD%D0%B3-%D0%BF%D0%B5%D1%80%D0%B2%D0%BE%D0%B3%D0%BE-%D1%82%D1%80%D0%B8%D0%BC%D0%B5%D1%81%D1%82%D1%80%D0%B0-%D1%80%D0%B5%D0%B7%D1%83%D0%BB%D1%8C%D1%82%D0%B0%D1%82%D1%8B-%D1%80%D0%B0%D1%81%D1%87%D0%B5%D1%82-%D1%80%D0%B8%D1%81%D0%BA%D0%B0
Трисомия 21: нормальные показатели

Трисомия – наличие нескольких или одной лишней хромосомы в хромосомном наборе. Наиболее распространенный вариант — это наличие лишней хромосомы в 13-й, 18-й и 21-й хромосоме.
Синдром Дауна
Второе название этого заболевания – трисомия 21. Первым его исследовал в своей практике и описал доктор Ленгдон Даун в 1866 году. Врач верно изложил главные основополагающие симптомы, но он не смог правильно определить причину данного синдрома. Раскрыть тайну трисомии 21 ученые смогли только в 1959 году.
Тогда было установлено, что данное заболевание имеет генетическое происхождение. Копии генов 21 хромосомы несут ответственность за характеристики синдрома, а именно наличие лишней хромосомы приводит к такой патологии. Известно, что каждая клетка человека содержит двадцать три пары хромосом.
Первая половина достается через яйцеклетку от матери, а вторая – через сперматозоид от отца. Но иногда случается сбой, и хромосома может не разделиться, так от одного из родителей может достаться лишняя единица. Стоит отметить, что мальчики и девочки страдают от синдрома Дауна одинаково.
Географическое положение родителей также не имеет значения. По статистике, на восемьсот детей один страдает трисомией 21.
Причины возникновения и риск трисомии 21. Норма показателей риска
Причины развития синдрома Дауна до конца еще не изучены. Ученые до сих пор спорят о данной патологии. Единственное, в чем они сходятся, это то, что трисомия 21 возникает в результате сбоя многочисленных взаимодействий между отдельными генами. И что она не является наследственным заболеванием.
Еще наблюдается определенная закономерность: если возраст матери превышает 35 лет, то возникновение этой патологии возрастает на три процента. И чем больше возраст рожающей женщины, тем выше риск того, что у малыша будет трисомия 21.
[attention type=yellow]Так, риск родить больного ребенка у женщин двадцати пяти лет составляет 1 ребенок на 1250 детей, а после сорока — 1 ребенок на 30 новорожденных. Нужно отметить, что возраст отца не влияет на возникновение заболевания.
[/attention]Женщина с синдромом Дауна может родить больного ребенка с вероятностью в пятьдесят процентов, мужчины с данным заболеванием – бесплодны. У родителей, имеющих ребенка с данной патологией, риск трисомии 21 у второго ребенка составляет один процент.
Методы определения хромосомной аномалии
Каждая женщина, планирующая беременность, переживает за здоровье будущего малыша. Современная медицина позволяет распознать многие патологии развития ребенка еще в утробе матери.
Как было сказано выше, ожидаемый риск трисомии 21 многократно возрастает с увеличением возраста роженицы. Потому тем женщинам, возраст которых входит в группу риска, назначают скрининг в первом триместре беременности.
Но не только возраст может стать причиной, по которой у доктора возникают опасения, что у плода может развиться трисомия 21. Норма, при которой назначается анализ:
- врожденные патологии при прошлых беременностях, в частности хромосомные патологии;
- наличие невыношенных беременностей;
- наличие у родственников беременной тяжелых врожденных заболеваний;
- перенесенные инфекционные заболевания на ранних сроках беременности;
- радиационное облучение;
- рождение первого ребенка с данным синдромом;
- принятие на ранних сроках препаратов с тератогенным действием.
Для анализа проводят забор крови, а затем исследуемый образец помещают в специальный аппарат, с помощью которого и обнаруживают наличие патологии. По косвенным признакам также определяется трисомия 21, нормальные показатели учитываются наравне с другими объективными факторами.
К ним относятся: возраст роженицы, вес, наличие плодов, отсутствие или наличие вредных привычек и другие.
И только после того как было проведено полное обследование, подсчитаны все риски, и показатель «трисомия 21» подтверждается – женщину приглашают на консультацию к врачу-гинекологу, где ей рассказывают о подозрении наличия синдрома Дауна у будущего малыша.
Женщина может принять решение о прерывании беременности. Но одни лишь результаты скрининга не могут дать стопроцентную постановку диагноза. Если анализ дает положительный результат, врач, как правило, назначает пункцию хориона.
Симптомы и признаки проявления синдрома Дауна
Как правило, трисомия 21 обнаруживается в первые минуты жизни малыша. Есть ряд внешних признаков, по которым врач может поставить данный диагноз. К ним относятся:
- короткая шея, уплощенный нос и лицо, маленький рот, большой, как правило, высунутый язык, монголоидный разрез глаз, маленькие деформированные ушные раковины;
- неправильное небо, язык с бороздками, плоская переносица;
- короткие и широкие руки, ладони с одной складкой, укороченная фаланга среднего пальца;
- белые пятна на радужке глаз;
- маленькая масса тела;
- очень слабый мышечный тонус;
- искривление грудной клетки.
Патология внутренних органов
Можно сказать, что у людей, которым был поставлен диагноз «трисомия 21», норма сопутствующих заболеваний такая:
Трисомия 21. Нормальные показатели психо-эмоционального проявления
Пожалуй, самым распространенным расстройством у детей, которым поставлен такой диагноз, является нарушение психо-эмоционального развития.
Люди с патологией трисомия 21 трудно поддаются обучению, они не общительны, с трудом осваивают речь. Часто такие дети бывают либо гиперактивны, либо же совершенно нелюдимы. Эти люди очень сильно подвержены депрессиям.
Но нужно отметить, что такие дети очень ласковые, послушные и внимательные. Их еще называют «солнечными детьми».
Лечение синдрома Дауна
К сожалению, данная патология на сегодняшнее время неизлечима. Единственное, чем можно помочь таким людям – это лечить сопутствующие заболевания. Таким образом можно продлить жизнь «солнечным людям» и повысить качество жизни.
Прогноз синдрома Дауна
За последнее время продолжительность жизни людей с патологией в 21 хромосоме резко увеличилась. Все благодаря улучшению качества обследований и лечения. Человек с таким синдромом может качественно прожить до пятидесяти пяти и более лет.
Благодаря интеграции в общество, люди с синдромом Дауна могут жить полноценной жизнью, дети — ходить в обычные школы. На сегодняшний день известно достаточно много людей, сумевших внести большой вклад в общественную жизнь и даже стать знаменитыми.
Практические советы родителям «солнечных» детей
У родителей, которым сообщают, что их ребенок болен синдромом Дауна, возникает множество вопросов, связанных с дальнейшим уходом и воспитанием ребенка. До недавнего времени в нашем обществе предвзято относились к таким людям. Это отношение сложилось из-за нехватки информации.
Но в последнее время все больше информации получает общество о людях, которые несколько отличаются от нас. Сейчас создается большое количество центров, в которые могут приходить родители со своими «солнечными детьми».
В них они не только делятся своими успехами и переживаниями, но и обучают детей приспосабливаться к бытовым трудностям и вливаться в современное общество. Важно заниматься не только психическим развитием ребенка, но и физическим. Хорошие результаты дают физические нагрузки и трудотерапия.
[attention type=red]Необходимо обучить ребенка самостоятельно себя обслуживать. Очень важно заниматься «солнечным» ребенком с младенчества. Существует достаточно много методик по развитию таких детей.
[/attention]И если близкие люди помогут малышу справиться со своей особенностью, то велика вероятность того, что ребенок практически ничем не будет отличаться от своих сверстников. Он может не только ходить в обычную школу, но и получить профессию, а значит стать полноценным членом общества.
Источник: https://FB.ru/article/180407/trisomiya-normalnyie-pokazateli
тест HARMONY™ — гарантия надежного искусственного оплодотворения

Уважаемые будущие мамы!
Наверняка Вы уже обсуждали с Вашим лечащим врачом-гинекологом возможные риски при нарушении числа хромосом у Вашего малыша. С помощью запатентованного компанией молекулярной диагностики «Ariosa Diagnostics, Inc.
» неинвазивного теста HARMONY™ можно во время беременности определить анеуплоидию (аномальный набор хромосом), как например, трисомия по хромосомам 21, 18 или 13.
Данное исследование не предполагает оперативного вмешательства и является поэтому безопасным, как для матери, так и для плода.
В этой статье Вы найдете всю информацию о проведение теста HARMONY™ компании «Ariosa Diagnostics, Inc.» в центре лечения бесплодия «ProCrea». Также Вы можете обсудить его с Вашим лечащим гинекологом, который определит, необходимо ли данное исследование.
ЭКО-центр «ProCrea» выбрал в качестве основного метода диагностики именно тест HARMONY™, так как по сравнению с иными пренатальными неинвазивными методами диагностики HARMONY™ был проверен на нескольких тысячах беременных женщин, находящихся в первом трисеместре беременности и был ими утвержден.
Тест HARMONY™ с огромной точностью определяет хромосомные патологии плода. Он считается одним из самых эффективных способов определения генетических заболевания во всем мире в связи с регулярной клинической валидацией. Впервые, тест HARMONY™ был проведен в 2012 году. Тогда более 15 тысяч беременных женщин провели данное пренатальное исследование.
Кроме обнаружения анеуплоидии у плода, например, трисомии по хромосомам 21, 18 и 13, тест HARMONY™ применяется для установления пола по XY-механизму. При проведении исследования по желанию также можно установить анеуплоидии по хромосомам, определяющим пол ребенка. По поводу данной процедуры Вы можете проконсультироваться с Вашим врачом-гинекологом.
Проведение теста HARMONY™ возможно по окончанию десятой недели беременности (10+0), а также при:
- беременности двойней (естественным путем или с помощью донорской яйцеклетки)
- беременности вследствие искусственного оплодотворения
- беременности с помощью яйцеклетки донора
Во время проведения теста HARMONY™ пол ребенка также определяется. Однако он сообщается родителям, только в случае, если они хотят его знать, или если настаивает лечащий гинеколог.
Срок выполнения исследования длится примерно десять дней. Стоимость проведения теста HARMONY™ — 881 швейцарских франков (примерно 845 евро). В стоимость входит также забор крови и административный налог.
Далее Вы найдете и информацию о хромосомных патологиях.
В чем кроются причины трисомии и что это такое?
ДНК человеческих клеток подразделена на нуклеопротеидные структуры под названием хромосомы. При каждом делении клеток количество хромосом удваивается. Во время процесса деления могут возникнуть нарушения.
Если эти нарушения возникают при образовании гамет (половых клеток), яйцеклеток или сперматозоидов, из которых появляется плод, то нарушения передаются ему. Часто нарушения в структуре ДНК могут вызвать выкидыш на ранних стадиях беременности. Самое распространенное нарушение количества хромосом – трисомия по 21-й хромосоме.
[attention type=green]При данном виде трисомии в каждой клетки представлены три 21-х хромосома вместо нормальных двух. Трисомия по 21-й хромосоме является причиной наличия синдрома Дауна у ребенка.
[/attention]Менее распространенные виды трисомии – трисомия по 18-й хромосоме (синдром Эдвардса) и 13-й хромосоме (синдром Патау). Данные виды трисомии вызывают серьезные умственные отклонения, а также нарушения психомоторики у ребенка. В случае трисомии по хромосомам 18 и 13 очень редко ребенок доживает до родов. Зачастую происходит выкидыш.
Как можно определить трисомию во время беременности?
До рождения ребенка можно сделать инвазивную и неинвазивную диагностику.
К неинвазивным методам диагностики относятся УЗИ и анализ крови матери. Исследование толщины воротникового пространства (ТВП) плода в первом трисеместре беременности также является одним из методов неинвазивной диагностики.
С помощью неинвазивных методов можно установить, существует ли риск трисомии 21-й хромосомы у Вашего ребенка. Однако однозначный диагноз данными методами поставить нельзя.
При инвазивных методах диагностики из тела беременной женщины берется на пробу генетический материал плода. К данному виду диагностики относятся биопсия хориона и амниоцентез.
При обеих процедурах берутся на анализ клетки плода. Это гарантирует точные результаты. Однако при проведении этих процедур повышен риск выкидыша, вероятность которого составляет 0,2-1%.
С помощью инновационного неинвазивного метода пренатальной диагностики теста HARMONY™ во время беременности измеряется количество свободной эмбриональной ДНК в крови матери.
Таким образом можно почти со стопроцентной точностью установить, присутствует ли у плода трисомия по хромосомам 21, 18 или 13.
Данная процедура совершенно безвредна для плода, так как кровь матери берется из вены, никак не влияя при этом на ребенка.
Ограничения при проведении диагностики
В большинстве случаев рождаются здоровые малыши. Однако не во всех.
На сегодняшний день во время беременности можно установить огромное количество заболеваний. Однако некоторые из них определить все же не удается. Никто не может дать Вам гарантию, что Вы родите здорового ребенка.
Благодаря неивазивным методам пренатальной диагностики можно с огромной точностью обнаружить самые распространенные виды трисомии (по хромосомам 21,18, 13 и аномальное количество половых хромосом X и Y). Все остальные нарушения в количестве хромосом не могут быть установлены с помощью неинвазивных процедур.
Трисомия по 21-й хромосоме – одна из самых распространенных хромосомных патологий среди малышей, которые появляются на свет.Все остальные виды трисомии возникают намного реже.
[attention type=yellow]Но и эти редкие виды трисомии можно определить благодаря неинвазивным процедурам, как тест HARMONY™. Редкие виды трисомии вызваны тем, что хромосомы 18 или 13 представлены в каждой клетке три раза вместо двух раз или они неправильно разошлись при митозе (мозациизм).
[/attention]Однако не всегда при проведении теста HARMONY™ можно получить точный и однозначный результат. В таком случае Вам будет необходимо сдать кровь из вены, для проведения дополнительных анализов.
Как проводится тест HARMONY™?
После того, как Вы проконсультировались с врачом-гинекологом репродуктивного центра «ProCrea» и получили всю необходимую информацию о тесте HARMONY™, у Вас возьмут около 20 мл крови на анализ. Ваш биоматериал отсылается в лабораторию компании «Ariosa Diagnostics, Inc.», которая проводит исследование. Результаты теста будут готовы в течение 10 дней (пн-пт).
Стоимость теста HARMONY™ оплачивается исключительно частным образом.
Если результат теста отрицателен, ..
то трисомия по хромосомам 21, 18 или 13 у Вашего ребенка с большой вероятностью исключена. Однако Ваш лечащий врач-гинеколог, судя по клиническим данным, решит, нужно ли Вам дополнительное обследование.
Если результат теста положителен, ..
– это означает, что вероятнее всего у Вашего ребенка присутствует трисомия по 21-й, 18-й или 13-й хромосоме. В данном случае, рекомендуется дополнительное генетическое исследование, а также проведение одного из инвазивных методов пренатальной диагностики для подтверждения диагноза. Как правило, проводится амниоцентез.
Что нужно принять к сведению?
Чаще всего результаты теста HARMONY™ отрицательны. Поэтому Вам, как будущей матери, не стоит бояться и переживать. Данная процедура проводится с целью исключить все возможные заболевания плода, для того чтобы беременность могла дальше проходить спокойно.
Однако в случае, если результаты теста все же окажутся положительными, это может привести к очень серьезным внутренним конфликтам.
Справиться с таким диагнозом Вам помогут врачи центра репродукции и лечения бесплодия «ProCrea» в Швейцарии. В таком случае пациентке настоятельно рекомендуется посетить психотерапевта.
Всю информацию об этом Вы получите на нашем сайте, а также лично в ЭКО-центре «ProCrea».
Источник: https://procrea-ekoklinika.ru/uslugi/test_harmon.php