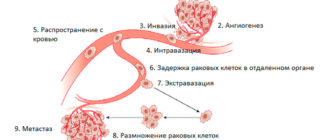
Тестостерон и рак предстательной железы
Общепризнанным считается тот факт, что тестостерон при раке предстательной железы играет ключевую роль в ускоренном росте онкологического заболевания.
У пациентов после проведения медикаментозной терапии, блокирующей продуцирование гормона, наблюдалась устойчивая ремиссия заболевания.
С другой стороны, снижение тестостерона отражалось на жизни мужчины, ухудшалось его общее самочувствие, появлялись смежные заболевания.
Влияние тестостерона на развитие рака простаты
Ведущие онкологи продолжают придерживаться общепринятого взгляда о том, что тестостерон и рак простаты, взаимосвязанные понятия.
Чтобы увидеть, как влияет этот элемент на жизнь человека, потребуется рассмотреть некоторые анатомические особенности:
- В нормальном состоянии тестостерон выделяется в необходимом количестве, для обеспечения беспрепятственной работы предстательной железы, регулируя ее размеры и объем.
- В связи с возрастными изменениями в организме мужчины перешагнувшего 40 летний рубеж, начинаются сбои. Со временем нарушения становятся настолько серьезными, что в предстательной железе образуются опухолевые процессы. Статистика показывает, что доброкачественные и злокачественные образования диагностируют в 40-45% случаев.
- После появления раковых клеток, мужской гормон провоцирует их быстрое развитие и ускоренный рост.
Конечно, сам по себе тестостерон не вызывает онкологию, но связь тестостерона с раком простаты более чем установленный факт.
Мужской гормон создает необходимую благотворную среду для возникновения агрессивных онкологических клеток, появления инфильтрации в соседние ткани.Одно из основных направлений терапии при раке простаты – прием блокаторов и гормонов, или удаление яичек, основного источника производства тестостерона. При назначении лечения приходится учитывать негативные последствия повышенного и наоборот пониженного уровня тестостерона.
Дефицит тестостерона
Низкий уровень тестостерона при раке простаты не только не приводит к улучшению самочувствия, но и служит катализатором его ухудшения.
Перед назначением лечения уролог¬–онколог определяет, каких показателей необходимо достичь, чтобы приостановить развитие онкологии и одновременно не допустить появления нежелательных побочных эффектов.
Пониженный уровень мужского гормона влияет на следующие патологические изменения:
- Развитие сердечно-сосудистых заболеваний.
- Увеличение мышечной и жировой массы, вплоть до появления ожирения.
- Снижение потенции.
- Ломкость костей, остеопороз.
- Сахарный диабет.
- Эмоциональные расстройства.
Очень низкий уровень общего тестостерона сигнализирует снижением полового влечения, травмами и переломами даже при небольших ушибах, раздражительностью и резкими сменами настроения.
Избыток тестостерона
Последние исследования в онкологии показали, что сам по себе тестостерон не играет роль в образовании рака простаты. У некоторых испытуемых с высоким объемом этого вещества в крови не наблюдалось признаков онкологического заболевания.
Скорее тестостерон ускоряет развитие уже существующего ракового новообразования, фактически служа подпиткой для ускоренного развития клеток.Крайне важно понизить тестостерон у мужчин при раке предстательной железы. Этот элемент дает все необходимые строительные «кирпичики» для продуцирования онкологических клеток.
Снизить тестостерон можно несколькими способами:
- Гормонотерапия.
- Орхиэктомия.
Повышенный тестостерон без наличия онкологического заболевания, вполне нормальная реакция организма на стрессовые ситуации, регулярную половую жизнь и другие факторы.
После появления рака, увеличенный объем мужского гормона крайне опасен и требует немедленного вмешательства специалистов.
Терапия тестостероном при онкологии простаты
После орхиэктомии или удаления яичек, объем мужского гормона падает к минимуму. Недостаток тестостерона влияет на потенцию. Эректильная функция не восстанавливается даже при приеме сильных препаратов.
Пациенту могут назначить гормон замещающее лечение – курс приема препаратов или инъекций, способный восполнить недостаток необходимого элемента и при этом не спровоцировать новую волну разрастания злокачественных тканей.
Риск развития рака предстательной железы при заместительной терапии тестостероном минимален за счет постоянного контроля уролога над процессом лечения. Проводят обязательные тесты, включающие анализы на ПСА.
Такое гормон замещающее лечение минимизирует влияние тестостерона на раковые клетки и одновременно помогает избавиться от некоторых побочных действий орхиэктомии: снизившейся потенции, эмоциональных расстройств и т.п.
Как нормализовать уровень тестостерона при раке простаты
В течение всей жизни мужчины уровень тестостерона в крови постоянно меняется. На объем элемента влияют: стрессы, половое влечение, занятия спортом, питание, возраст и другие факторы. Для определения нарушений используются референсные или средние значения.Показатель здорового мужчины – объем 12-33 нмоль/л.
Норма тестостерона при онкологическом заболевании предстательной железы должна быть ниже меньшего показателя на несколько единиц.Уролог назначит клинические анализы. После получения результатов осуществляется расшифровка показателя. На конечный диагноз влияет не столько общий объем вещества, а соотношение нескольких составляющих:
- Связанный с ГСПС.
- С альбумином.
- Свободный тестостерон.
Определив общую клиническую картину, назначается курс медикаментозного или хирургического лечения.Чтобы улучшить состояние пациента, содержание тестостерона при раке предстательной железы необходимо снизить до уровня 8-12 нмоль/л.
Для оптимизации объема используют медикаментозные и хирургические методы и народные средства.
Медикаментозные методы
Всю жизнь у мужчины наблюдаются постоянные колебания тестостерона, если скачки находятся в пределах 12-33 нмоль/л., ситуация не вызывает опасений. Все что выходит из указанного референсного значения, представляет угрозу.
На развитие рака предстательной железы указывает как резкое увеличение, так и снижение уровня тестостерона.Медикаментозная терапия направлена на блокирование рецепторов к тестостерону – веществ, связанных с продуцированием или усваиванием элемента. Традиционно используются андреноблокаторы, эстрогены.
В тяжелых случаях назначается полная блокада: совместное использование медикаментозного и хирургического лечения.
Народная медицина и тестостерон
На начальной стадии онкологического заболевания, с помощью народных методов лечения удастся снизить даже длительно повышенный тестостерон. Для этого выполняют следующие рекомендации:
- Снижение стресса – подойдут любые травяные настои, укрепляющие нервную систему. Хорошо влияют теплые ванны с добавлением аромомасел.
- Умеренные физические нагрузки – категорически запрещаются занятия на силовых тренажерах, которые имеют прямо противоположный легким упражнениям эффект. Вызывают усиленное продуцирование мужского гормона.
- Правильное питание – в рацион следует ввести морепродукты, томаты. Основной упор в питании делают на овощи и фрукты.
Было замечено, что регулярное употребление мятного чая, солодки, настоек прополиса и корневища одуванчика значительно стабилизирует состояние пациента при раке простаты.
задача медицинского персонала и пациента не навредить своему организму, и создать предпосылки для укрепления иммунитета и улучшения самочувствия.
Курс лечения и корректировки, включая применение нетрадиционной терапии, назначает исключительно уролог – онколог.
Источник: https://ponchikov.net/594-testosteron-i-rak-predstatelnoy-zhelezy.html
Что нужно знать о показателе ПСА при раке простаты

В настоящее время анализ крови на уровень ПСА (простатспецифического антигена) является обязательным пунктом программы диагностики онкологии простаты. Это единственный простатический маркер, одобренный FDA (американская система контроля качества лекарств).
Однако результат ПСА при раке простаты может быть как ложноположительным, так и ложноотрицательным. Данный анализ не дает возможности точно отличить развивающуюся гиперплазию от злокачественной опухоли. Появление последней в 0,5% случаев не сопровождается повышением ПСА.
В настоящее время ведется поиск новых, более специфичных биомаркеров.
Роль ПСА и его форм в диагностике рака простаты
ПСА синтезируется эпителиальными клетками долек и протоков предстательной железы, где и концентрируется до выноса в составе спермы (антиген необходим для ее разжижения). ПСА может проникать в системный кровоток, но в незначительном количестве.
Если ткани железы не повреждены, то антигену придется преодолеть серьезные препятствия: простатическую базальную мембрану, строму (функциональную ткань), капиллярную базальную мембрану и ткани капилляров.
Раковые клетки синтезируют ПСА активнее нормальных, а также повреждают структуру простаты, что и приводит к быстрому повышению плотности антигена в кровотоке.
В сыворотке крови ПСА обнаруживается как в свободном, так и в связанном виде. Для диагностики сначала определяют его общий уровень (обе фракции), хотя общий ПСА уже давно исчерпал свои диагностические возможности как самостоятельный маркер. Для выявления рака проводят более глубокие исследования, позволяющие повысить его точность:
- Индекс плотности (PSA-D) – соотношение количества ПСА в крови и объема железы. Последний измеряют при помощи УЗИ. В норме плотность антигена не должна превышать 0,15 нг/мл на 1 см3 ткани простаты.
- Соотношение свободного и общего ПСА. При раке количество связанного антигена всегда существенно больше свободного. Есть основания подозревать рак при значении показателя менее 23% (в ряде источников – более 15%).
- Динамика повышения ПСА (PSA-V). Уровень антигена растет не только при раке. Гиперплазия и хронический простатит также провоцируют увеличение его количества, но процесс происходит достаточно медленно (не более 0,75 нг/мл в год).
- [-2] proПСА – незрелая форма ПСА, его предшественник. Чем его больше, тем выше риск рака. Есть еще одна форма антигена – bПСА. Его уровень повышается только при гиперплазии. Анализ особенно информативен при значении общего ПСА в диапазоне от 2 до 10 нг/мл. С помощью [-2] proПСА можно отследить степень агрессивности опухоли.
- Ген РСА3 – наиболее перспективный биомаркер (его также называют истинным маркером рака простаты). При раке простаты продукты его активности присутствуют в моче и сперме. Пороговое значение индекса РСА3 – 35 баллов.
Вышеприведенные показатели (кроме последнего) используются для вычисления индекса здоровья простаты (PHI). Если он находится в диапазоне от 23 до 45%, то вероятность развития рака составляет 21%. При значении выше 45% риск повышается до 44%.
При диагностике также учитывается возраст пациента. Чем старше мужчина, тем выше ПСА. Это связано с постепенным возрастным увеличением железы с одновременным снижением ее функциональности. Соотношение показателя и возраста приведено в таблице 1.
Таблица 1. Значения общего ПСА для разных возрастных групп
У 13% мужчин в возрасте от 50 до 66 лет агрессивная форма рака простаты диагностируется при значении маркера от 3 до 4 нг/мл.
Пальцевое ректальное исследование (ПРИ) также играет важную роль в диагностике рака простаты. Разделяют ПРИ+ (пальпируемая опухоль) и ПРИ- (непальпируемая).
Если ПСА повышается до 20-30 мг/мл, то вероятность рака простаты составляет 74%, но сама опухоль при этом может и не прощупываться. Уточнить диагноз поможет определение свободного ПСА. Если он больше 25%, то рака, скорее всего, нет.
[attention type=yellow]Если ниже, то сначала назначают трансректальное УЗИ, по итогам которого принимают решение о проведении биопсии.
[/attention]Уровень общего ПСА не зависит от стадии рака простаты и для определения стадии заболевания не применяется («Экспериментальная и клиническая урология», 2011 г., №2-3, стр. 15-18). У пациентов с различными формами болезни концентрация антигена может быть одинаковой.
Например, при гиперплазии уровень ПСА существенно повышен, а при низкодифференцированном (быстроразвивающемся) раке простаты – почти в норме. Для определения стадии и объема опухоли больше подходит [-2] proПСА.
Показатель позволяет приблизительно выявить степень агрессии образования и выбрать тактику лечения, однако наиболее надежным методом определения стадии рака является пальцевое исследование.
Роль измерения уровня ПСА у больных раком простаты
ПСА при уже диагностированном раке простаты используется для отслеживания динамики роста опухоли, а также для оценки эффективности проводимого лечения.
После удаления простаты ПСА снижается до минимального уровня. Через месяц его значение не должно превышать 0,1 нг/мл (антиген также продуцируется тканями почек), в том числе для пациентов после 60 лет.
Повышение показателя до 2 нг/мл говорит о биохимическом рецидиве. Причины: не до конца удаленная опухоль (в таких случаях рецидив развивается медленно), метастазирование (ПСА при метастазах растет медленнее).
Врач-уролог первой категории Полищук Вячеслав Владимирович рассказывает подробнее о тесте ПСА в диагностике рака предстательной железы
Что касается лучевой терапии (брахитерапии), то риск развития рецидива после ее проведения напрямую зависит от уровня ПСА до начала лечения.
После процедур он должен снизиться до 0,5 нг/мл. Полностью антиген из крови не пропадет, поскольку простатический эпителий все же остается, хоть и деградировавший. Мониторинг ПСА после лечения должен продолжаться более 5 лет, поскольку рецидив развивается у 25-40% пациентов.
Повышение ПСА до уровня более 1 нг/мл уже считается угрозой для жизни.
При развитии биохимического рецидива назначают антиандрогенную терапию, во время которой уровень антигена замеряют каждые 3 месяца. Показатель должен снизиться примерно на половину.
Стоит ли снижать ПСА при раке
Повышенный ПСА – это следствие, а не причина опухоли простаты. Снижение значений показателя – не цель при лечении рака. Количество антигена определяется не только состоянием простаты. Синтез ПСА напрямую зависит от уровня андрогенов, активности андрогенных рецепторов. Вследствие соответствующей гормональной терапии уровень антигена снизится, но рост опухоли не остановится.
Рак простаты – не всегда приговор мужскому здоровью. Все зависит от формы болезни. Есть клинически значимая (опасная для жизни) и клинически незначимая. В первом случае снижение показателя произойдет только при эффективной противораковой терапии: химио- и лучевая терапия, операция.
При клинически незначимой форме врачи наблюдают за течением болезни, но радикальных мер не принимают. Такой рак не проявляется яркими симптомами и не является причиной смерти больного. Методы наблюдения:
- Биопсия раз в год;
- Измерение уровня ПСА и пальцевое исследование раз в 3-6 месяцев;
- УЗИ при необходимости.
В данном случае здоровый образ жизни, сбалансированное питание, народные способы лечения (противоопухолевые средства) могут поспособствовать сдерживанию роста опухоли и ПСА.
При раке простаты следует минимизировать количество красного мяса, животных жиров, алкоголя. Естественным противником клеточного роста является витамин D, поэтому больным желательно чаще бывать на солнце.
Большинство врачей не имеет ничего против применения различных природных препаратов, например:
- Корень бадана. Измельчить в блендере, полстакана порошка залить 1 л воды, прокипятить, настоять час. Пить по полстакана утром и вечером.
- Полынь. 50 г сухой травы залить 100 мл спирта, настоять 2 недели, затем наполовину разбавить водой и принимать по чайной ложке раз в день.
Сухая полынь
- Корень лопуха и березовый лист. Смешать ингредиенты в равных пропорциях, 10 г смеси залить 0,5 л воды, прокипятить 15 минут, настоять 4 часа. Принимать по 100 мл трижды в день.
- Почки и лист осины. Компоненты растереть в ступке, смешать в равных пропорциях, 20 г смеси залить 0,5 л воды, кипятить час, настоять 3 часа. Принимать по ¼ стакана трижды в день.
- Смесь из 200 г березовой чаги, 100 г пижмы, 100 г тысячелистника, 20 г полыни. Компоненты залить 2 л кипящей воды, настоять 3 часа. Пить по столовой ложке трижды в день.
Противораковыми свойствами обладают петрушка, сельдерей, гранат, томаты. Мужчинам с раком простаты рекомендуется выпивать по стакану томатного сока ежедневно. Полезны также свекольный и луковый. Естественными антиандрогенами являются корень солодки, шишки хмеля, чечевица.
Во многих источниках при раке рекомендуют принимать препараты на основе продуктов пчеловодства, но тут следует учесть, что они являются сильными биостимуляторами. Длительное употребление перги или меда может спровоцировать рост опухоли.
Вышеприведенные методы не годятся в качестве монотерапии, но могут успешно дополнять основное лечение. Перед применением того или иного способа необходимо проконсультироваться с лечащим врачом (именно с тем, кто курирует).
Заключение
По одному только уровню общего ПСА невозможно определить состояние тканей простаты. Мужчинам не следует успокаиваться, если показатель в пределах нормы.
Для более достоверной диагностики нужно хотя бы определить количество антигена в свободной форме (соотношение общего и свободного показателя). Его недостаточная концентрация уже является серьезной причиной для беспокойства.
В скором времени в диагностическую практику будут введены более точные биомаркеры, которые позволят выявлять рак простаты на ранних стадиях без проведения биопсии.
Источники:
Источник: https://muzhchina.info/prostata/rak/psa
Уровень ПСА при раке простаты — как снизить показатель после операции и лучевой терапии до нормы
Уролог-андролог 1 категории Денис Георгиевич
36519
Дата обновления: Март 2020
Значения ПСА при раке простаты серьезно отличаются от нормы. Регулярно проводимый тест на уровень ПСА дает возможность вовремя заметить заболевание, которое на ранних стадиях часто протекает бессимптомно.
Значения ПСА при диагностике рака предстательной железы
Простатический специфический антиген – это белок, который производят клетки предстательной железы. Причем производится он как нормальными, так и опухолевыми клетками. В основном этот вид антигенов содержится в сперме и секрете, который выделяет предстательная железа, но небольшое его количество попадает и в кровь.
Простатоспецифический антиген в крови находится в трех видах, один из них называется свободным, два других – связанными. Анализ крови показывает уровень свободного и общего ПСА (под общим понимается значение свободного и связанного вместе). О риске рака простаты сигнализирует значение общего ПСА выше 10 нг/мл либо ситуация, когда отношение свободного к общему составляет менее 15%.
Уровень ПСА в сыворотке крови измеряется в количестве нанограммов на 1 миллилитр (нг/мл).
Анализ крови на ПСА
Нормальные показатели ПСА по возрастным группам:
- 40-49 лет – 2,5 нг/мл;
- 50-59 лет – 3,5 нг/мл;
- 60-69 лет – 4,5 нг/мл;
- более 70 лет – 6,5 нг/мл.
С возрастом уровень ПСА повышается, т. к. предстательная железа увеличивается в объеме. Поэтому при диагностике используют еще и соотношение уровня ПСА к объему простаты – норма для этого показателя находится в границах до 0,15 нг/мл/см³. Низкий уровень ПСА у мужчин в возрасте старше 55 лет – это хороший признак, который говорит об отсутствии злокачественной опухоли.
Другим важным значением считается скорость изменения ПСА в течение времени. На развитие ракового процесса указывает повышение уровня антигена более чем на 0,75 нг/мл/год. Этот показатель позволяет отличить злокачественную опухоль от доброкачественной аденомы простаты, при которой скорость роста ПСА намного медленнее.
Очень высокие уровни значений ПСА (50-100 нг/мл) почти со 100% достоверностью свидетельствуют о наличии опухоли и метастазов.
[attention type=red]Нельзя поставить диагноз рак, основываясь только на результате анализа крови, т. к. ПСА повышается и при доброкачественных опухолях, а также после некоторых процедур (массаж простаты, УЗИ или биопсия простаты и др.
[/attention]) При высоких значениях антигена пациента направляют на дополнительные исследования, такие как пальпация простаты, МРТ, биопсия, УЗИ, рентген, анализ мочи на опухолевые маркеры. Окончательный диагноз может поставить только врач-онколог.
Как показывает статистика, только у 30% мужчин с повышенным содержанием антигена обнаруживается злокачественный раковый процесс.
Значения ПСА при различных стадиях рака предстательной железы
Стадии рака простаты и уровень ПСА имеют довольно четкую связь между собой, вот почему анализ на этот маркер так важен. По современной классификации Джюит-Уайтмор, стадии рака простаты делятся на 4 группы: А, В, С и D.
Первая стадия (А) – начальная, при ней заболевание не имеет выраженных симптомов. Уровень ПСА при раке предстательной железы на этой стадии составляет 10 нг/мл и меньше.
Вторая стадия (В) характеризуется уровнем содержания в крови простатспецифического антигена от 10 до 20 нг/мл. В этом случае опухоль можно обнаружить при помощи ультразвукового исследования.
При третьей стадии (С) опухоль прорастает за пределы простаты. Показатели ПСА в таких случаях могут быть больше 20 нг/мл.
Стадии рака простаты по классификации Джюит-Уайтмор
На четвертой стадии (D) выявляются метастазы в лимфоузлах или других внутренних органах (печени, костях). Показатель ПСА при раке простаты 4 стадии может колебаться от 20 нг/мл до 50 нг/мл, а в отдельных случаях может превышать 100 нг/мл.
Зная эти цифры, можно ответить на вопрос о том, какое ПСА при раке простаты указывает на неблагоприятный исход. При значениях, характерных для 4 стадии, прогноз неблагоприятен. И наоборот, при значениях до 20 нг/мл вероятность успешного излечения весьма велика.
Методы лечения рака предстательной железы
Методы лечения рака предстательной железы зависят от стадии заболевания, локализации опухоли и наличия или отсутствия метастазов.
При 1 и 2 стадии болезни, когда опухоль сосредоточена в простате и нет метастазов, прогноз для пациента благоприятен. В 90% случаев удается добиться полного излечения.
Основные методы лечения, применяемые на первых стадиях, это:
- хирургическое удаление простаты (простатэктомия);
- метод лучевой терапии рака простаты;
- воздействие на опухоль ультразвуком высокой интенсивности.
Для пациентов пожилого возраста предпочтительнее лучевая терапия. Молодым мужчинам обычно делают простатэктомию. У больных старше 60 лет рак на первой стадии просто наблюдают, т.к. по статистике он не является основной причиной смертности в этой возрастной группе.
Но наука не стоит на месте. Из инновационных способов лечения можно отметить недавно разработанный учеными метод удаления опухоли с помощью глубоководных бактерий, активизирующихся при попадании на них лазерных лучей.
А также разработанный израильскими врачами препарат TOOKAD. Он вводится в опухоль и затем под воздействием лазера разрушает сосуды, которые ее питают.
[attention type=green]Эти методы позволяют удалить опухоль быстро и безболезненно, но они могут применяться только на ранних стадиях.
[/attention]В процессе лечения необходимо отслеживать уровень простатспецифического антигена, чтобы удостовериться в эффективности выбранного метода. Например, ПСА после операции должен резко понизиться. Норма ПСА после удаления рака простаты – 0,2 нг/мл и ниже.
Если вместо операции была проведена лучевая терапия, то его показатели могут снижаться медленнее. Хорошим значением ПСА после лучевой терапии считается уровень в 1 нг/мл и ниже. Если после лечения уровень ПСА увеличивается, значит, заболевание возвращается.
Норма PSA после удаления рака простаты составляет 0,2 нг/мл и ниже
Для 3 и 4 стадий применяются следующие методы терапии:
- лучевая терапия в сочетании с гормональными препаратами;
- медикаментозная (обратимая) кастрация;
- хирургическая (необратимая) кастрация.
Медикаментозная кастрация осуществляется с помощью пожизненного приема антиандрогенов. Для пациента она предпочтительнее хирургической кастрации, но стоит значительно дороже.
Полного излечения на поздних стадиях добиться, как правило, невозможно. Но с помощью терапии можно продлить жизнь пациента. Гормональная терапия позволяет замедлить рост опухоли и прогрессирование метастатического процесса, снижает риск развития осложнений и облегчает общее состояние больного.
Как снизить уровень простатического специфического антигена
Вопрос о том, как снизить ПСА при раке простаты, имеет простой ответ: если человек уже болен раком, уровень антигена снижается только при правильно выбранном лечении.
Если же диагноз рак не подтвердился, имеет смысл заняться профилактикой.
В качестве профилактических мер можно выбрать следующие:
- Диета. Необходимо снизить употребление животных жиров и увеличить в ежедневном рационе долю овощей и фруктов, содержащих витамин Е (салат, петрушка, орехи, семечки, капуста, зеленая фасоль) и бета-каротин (морковь, облепиха, щавель, шпинат, шиповник). Необходимо исключить алкоголь и курение. Лучшими напитками для профилактики рака признаны зеленый чай и гранатовый сок, в них содержится много антиоксидантов. Особое значение в антираковой диете ученые отводят томатам. Исследования показали, что содержащийся в томатах ликопин способен снижать риск заболевания раком простаты почти в 2 раза.
- Физическая активность. Американские ученые заметили связь между тяжелым физическим трудом и низким уровнем заболевания раком предстательной железы. Поэтому адекватные физические нагрузки тоже являются необходимой частью профилактики.
- Медицинские препараты. Регулярный прием аспирина в течение длительного времени может снижать ПСА в среднем на 10%. Хорошо себя зарекомендовал в профилактике рака гормональный противоопухолевый препарат Финастерид.
При выборе в качестве профилактики лекарственных средств необходимо посоветоваться с врачом, т.к. побочные эффекты от приема могут превышать пользу.
Источник: https://ProstatitNo.ru/rak-prostaty/psa-pri-rake-prostaty/
Орхиэктомия: операция спасения при раке предстательной железы
Рак предстательной железы (РПЖ) занимает третье место в структуре онкологической заболеваемости у мужчин. Выявляемость его с каждым годом растет.
Около четверти пациентов с впервые установленным РПЖ имеют уже отдаленные метастазы, что исключает применение традиционных радикальных методов лечения, и требует системного подхода.
Поэтому очень актуально на сегодняшний день изучение всех возможных вариантов воздействия на данную опухоль.
Орхиэктомия – один из методов лечения РПЖ. Представляет собой хирургическое удаление половых мужских желез – яичек, то есть кастрацию.
Краткое представление о патогенезе РПЖ
Рак предстательной железы – гормонально зависимая опухоль. Простата – это преимущественно железистый орган, клетки которого вырабатывают специфический секрет для поддержания активности сперматозоидов. Стимуляция работы таких клеток осуществляется эндокринной и нервной системами. И ведущую роль здесь играет основной мужской гормон – тестостерон.
90-95% тестостерона вырабатывается яичками. Регулируется этот процесс сложным механизмом взаимодействия гипоталамо-гипофизарной системы.
В тканях простаты тестостерон превращается в дигидротестостерон (ДГТ), который в несколько раз активнее. Именно ДГТ активирует клеточные функции простатических желез и размножение эпителиальных клеток, как нормальных, так и раковых. Повышенное количество ДГП является пусковым механизмом как доброкачественных, так и злокачественных новообразований в этом органе.
Суть гормонотерапии
Хотя орхиэктомия при раке предстательной железы и является хирургической операцией, она относится к категории гормональной терапии (ГТ) этих опухолей.
Снижения уровня мужских половых гормонов (андрогенная депривация) достоверно уменьшает рост опухолей предстательной железы.
В 40-х годах 20-го века Huggins и Hodges впервые предположили гормонозависимость рака простаты и стали применять орхиэктомию как метод гормональной терапии. Данная операция у пациентов с диссеминированным РПЖ приводила к длительной стойкой ремиссии.
В дальнейшем стали появляться и другие методы блокады тестостерона, отношение к орхиэктомии стало более критическим, показания к вмешательству стали сужаться. Однако хирургическая кастрация до сих пор является золотым стандартом гормонотерапии, с эффективностью которой сравниваются все остальные способы воздействия на эндокринный фон.
ГТ у пациентов с РПЖ применяется:
- Как самостоятельный метод у больных с распространенным раком (4 стадии) для уменьшения симптомов, замедления роста опухоли, увеличения продолжительности и улучшения качества жизни.
- Как дополнительный метод до и (или) после радикального лечения локализованного и местнораспространенного РПЖ.
- При рецидивах опухоли.
Устранение андрогенного влияния на простату позволяет добиться улучшения у 80% больных.
Показания
Операция билатеральной орхиэктомии (хирургической кастрации) применяется в медицине только в двух случаях: при раке предстательной железы и при смене пола. При различных заболеваниях яичка обычно выполняется одностороннее удаление органа.
При РПЖ такая операция показана:
- При раке 4 стадии, то есть с наличием метастазов в другие органы. Радикальное лечение в данном случае неприменимо. Гормональная терапия (ГТ) является методом выбора, а орхиэктомия – наиболее доступным, простым, дешевым и достаточно быстро дающим эффект вариантом ГТ. В данном случае операция может быть единственным способом лечения. Рекомендована как у больных с симптомами, так и при бессимптомном течении. Но в последнем случае может быть отсрочена и применяться после некоторого периода наблюдения.
- Как компонент максимальной андрогенной блокады (МАБ).
- При локализованном или местнораспространенном раке простаты (2-3 стадии), если имеются противопоказания к радикальному лечению (простатэктомии и дистанционной лучевой терапии). Обычно это пожилые пациенты с множеством сопутствующих заболеваний.
- Рецидив РПЖ после радикального лечения.
Удаление яичек снижает основную долю тестостерона в организме, но не весь. Часть его (5-10%) вырабатывается надпочечниками и также влияет на рост опухоли. Сочетание орхиэктомии и применение специальных препаратов – антиандрогенов способствует лучшему эффекту, чем изолированная хирургическая кастрация.
Противопоказания к орхиэктомии
Операция по удалению яичек при раке простаты достаточно хорошо переносится пациентами. Она может быть проведена под местной анестезией и в амбулаторных условиях. Абсолютных противопоказаний к ней нет.
Единственное препятствие – это несогласие пациента. Сама мысль об удалении главных мужских желез вызывает у мужчины чувство сильного психологического дискомфорта и противостояния этому, оно иногда оказывается даже сильнее чувства самосохранения.
Здесь очень важна просветительская беседа с пациентом и его близкими, расстановка приоритетов (жизнь важнее смерти с мужскими достоинствами), а также предоставление некоторого времени на обдумывание. Предлагаются и альтернативные методы ГТ (химическая кастрация), обсуждаются их преимущества и недостатки.
Подготовка к операции
Хирургическре вмешательство не выполняется при инфекционных заболеваниях в остром периоде, поражении кожи в области мошонки, тяжелом общем состоянии, и возможно после достижения ремиссии.
При подготовке к операции проводится стандартное обследование – анализы общие и биохимический, коагулограмма, ЭКГ, флюорография, маркеры инфекционных заболеваний. Исследуется дооперационный уровень тестостерона, чтобы проследить затем его динамику.
Накануне операции сбриваются волосы на мошонке. Последний прием пищи – за 6 часов, жидкости – за 2 часа до операции.
Этапы оперативного лечения
Хирурги предпочитают проведение орхиэктомии под внутривенным наркозом, но при противопоказаниях к общей анестезии возможно выполнение операции под местным обезболиванием или спинномозговой анестезией.
Пациент лежит на спине с разведенными ногами. Половой член фиксируется (прибинтовывается) к животу. Разрез проводится по мошоночному шву или в области паховой складки, длиной 6-8 см, в рану выводится яичко с семенным канатиком.
Канатик пережимается, перевязывается и отсекается. Яичко удаляется. Процедура повторяется с противоположной стороны.
[attention type=yellow]Удаление тестикул вместе с придатком и белочной оболочкой – наиболее быстрый и простой вариант. Но возможна также резекция яичка с оставлением придатка или с сохранением и придатка, и оболочек (субкапсулярная резекция). В последнем случае из оболочки возможно формирования косметического подобия удаленного органа.
[/attention]На кожу накладываются швы.
Операция длится 15-30 минут.
Послеоперационный период
Швы обрабатываются ежедневно антисептиком, снимаются через 7-8 дней. В течение двух недель может сохраняться отек мошонки.
Осложнения — нагноения и кровотечения встречаются крайне редко.
В течение 3-х недель не рекомендуется посещать баню, сауну, бассейн, поднимать тяжести.
Физический дискомфорт проходит гораздо быстрее психологического. Сам факт операции может вызвать у пациента глубокую депрессию. Мужчины очень болезненно воспринимают потерю даже теоретической возможности активной половой жизни, в то время как их партнерши относятся к этому гораздо спокойнее.
Кроме того, уже через короткое время после кастрации начинают проявляться признаки гипогонадизма (недостатка тестостерона).
Снижение уровня тестостерона на 80-90% после удаления яичек происходит уже через несколько часов. Кастрационной считается концентрация менее 50 нг/дл (показатель, при котором рост опухоли затормаживается).
Последствия двусторонней орхиэктомии
Хирургическая кастрация при раке предстательной железы является операцией «отчаяния». То есть врач и пациент знают о последующих осложнениях, неизбежных отрицательных моментах, необратимости данного вмешательства, но идут на это, не имея других вариантов лечения, ради предотвращения более тяжких последствий.
Основные негативные явления после орхиэктомии:
- Приливы жара (по типу климакса у женщин).
- Утрата сексуального желания.
- Импотенция.
- Увеличение молочных желез (гинекомастия). Сопровождается неприятными ощущениями, болезненностью, повышенной чувствительностью сосков.
- Остеопороз. Проявляется болями в костях и позвоночнике, склонностью к переломам.
- Нарушение жирового обмена, увеличение массы тела.
- Атрофия мышц.
- Нервно-психические нарушения: перепады настроения, депрессии.
Химическая кастрация
Как альтернатива хирургическому удалению яичек с 90-х годов прошлого века стала применяться фармакологическая кастрация. С этой целью используются аналоги лютеинизирующего гормона рилизинг-гормона (ЛГРГ). Они связываются со специфическими рецепторами гипоталамуса и блокируют выработку ЛГ гипофизом и соответственно — тестостерона яичками.
Эффективность химической кастрации сопоставима с орхиэктомией, но носит обратимый характер.
Агонисты ЛГРГ – это такие препараты как Гозерелин(Золадекс), Лейпрорелин (Простап), Декапептил, Бусерелин. Применяются в виде подкожных или внутримышечных инъекций 1 раз в месяц. Некоторые из них имеют депонированные формы, которые вводятся один раз в 3 или в 6 месяцев.
Преимущества лекарственной кастрации: обратимость, неинвазивность, более легкое психологическое восприятие пациентом.
Недостатки:
- Высокая стоимость лечения.
- Необходимость ежемесячно повторять инъекцию.
- Снижение тестостерона наступает через 3-4 недели.
- После первого введения препарата имеет место «эффект вспышки» — повышение уровня гормона, и обострения симптомов заболевания, что требует дополнительного назначения антиандрогенов.
- Высокая кардиотоксичность (негативное влияние на сердечную мышцу).
Показания для химической кастрации – те же, что и для орхиэктомии. Последствия также одинаковые. Не рекомендуется фармакологический метод при симптомных метастазах в кости, так как эффект «вспышки» может усилить боли, патологический перелом позвонка может вызвать компрессию спинного мозга.
Кастрационно-резистентный рак
Эффект от любой кастрации не бесконечен. Обычно он длится 2 года, далее наступает прогрессирование заболевания, что указывает на развитие гормонорезистентного рака простаты. Опухоль продолжает расти, несмотря на сохраняющийся низкий уровень тестостерона.
Продолжительность жизни пациентов с развившейся гормонорезистентностью – не более 40 месяцев.
Для лечения подключаются препараты гормонотерапии (кетоконазол, кортикостероиды, эстрогены, другие антиандрогены), а также химиотерапия.
Какой уровень ПСА при раке простаты?
Захаров Николай Викторович 09 января 2019
Одним из важных органов мужского организма является предстательная железа.
Она расположена под мочевым пузырем, а в ее функции входит выделение сока, поддерживающего жизнедеятельность сперматозоидов за пределами яичек.
Согласно статистике, рак предстательной железы, представляющий собой злокачественную опухоль, локализованную в этом органе, встречается у каждого пятого жителя Европы.
Возникновение патологии в основном обусловлено генетической предрасположенностью и возрастом мужчины.
Проведение специального диагностического теста ПСА является абсолютно безболезненной процедурой и позволяет установить необходимость проведения дальнейшего комплексного обследования.
Рак простаты и его стадии
В медицине патология под названием рак предстательной железы представляет собой развитие злокачественной опухоли, формирующейся из альвеолярно-клеточных элементов, составляющих этот орган. Статистические исследования называют именно это заболевание наиболее распространенным среди мужского населения, несущим за собой угрозу жизни.
Наука различает стадии и степени рака простаты. С помощью классификации стадий этого заболевания определяют увеличение размера новообразования и его дальнейшее разрастание в области очага поражения.
Точность определения стадии позволяет выявить процессы, связанные с опухолью, и наличие метастаз.
- первая стадия характеризуется невозможностью прощупывания модификаций любого рода в структуре железы, при этом установить изменения в клетках можно с помощью микроскопического исследования;
- вторая стадия отличается заметным увеличением опухолевого образования, что позволяет обнаружить УЗИ; оно по-прежнему локализовано в самой железе и не имеет иных очагов распространения;
- третья стадия может быть поставлена, если имеется распространение опухоли за пределы простаты, затрагивать любые органы, как связанные, так и не имеющие непосредственного отношения к предстательной железе;
- при четвертой стадии помимо значительной площади разросшейся опухоли можно обнаружить метастазы железы внутри печени, лимфатических узлов, легких и даже костных тканей скелета.
Классификация рака простаты по степени определяется характером изменений структуры самих клеток. Выделяют пять степеней этого заболевания, в соответствии с которыми процесс развития заболевания постепенно приводит к необратимым перерождениям клеточной структуры органа.
Причины, симптомы, последствия заболевания
Современная медицинская наука связывает развитие злокачественных новообразований в предстательной железе с имеющимися у человека хроническими патологиями и воспалениями разного рода.
Наиболее часто среди причин появления рака простаты выделяют:
- гормональный дисбаланс имеет решающее значение, т.к. опухоль напрямую зависит от выделения гормонов, и часто бывает спровоцирована увеличением уровня содержания дигидротестостерона и андростендиона;
- простатит – воспалительное заболевание в предстательной железе, приводящее к нарушению процесса кровообращения и кислородного обмена в тканях;
- аденома простаты – доброкачественное образование, способствующее появлению клеток, склонных к мутациям и малигнизации, провоцирующих развитие онкологического процесса;
- бактериальные поражения клеток предстательной железы, а также аутоиммунные процессы, вызывающие повреждения генетического аппарата клеток, стимулирующие процесс их бесконтрольного деления и появление опухоли.
Выделяют предраковые состояния, к которым относится атипичный аденоз и гиперплазия данного органа, провоцирующие появлению опухоли за счет ускоренного деления клеток.
К факторам риска данного заболевания относят наследственную предрасположенность и образ жизни, что включает в себя:
- употребление в ежедневном рационе пищи, содержащей повышенное количество животных жиров;
- вредные привычки, такие как алкоголь и курение, отравляющие организм канцерогенами;
- вредные условия производства, например, те, которые встречаются в области текстильной и химической промышленности, сварочных цехов или типографий.
Спровоцировать застой сока простаты может малоподвижный образ жизни и нерегулярная половая активность.
Несколько реже среди факторов риска данной патологии встречаются:
- венерические болезни;
- пожилой возраста;
- заражение организма ретровирусом или цитомегаловирусом;
- ослабленное состояние иммунитета.
Определить развитие опасного заболевания помогает своевременное обнаружение его симптомов.
Как правило, диагностика, сделанная на ранних стадиях, бывает назначена врачом при имеющихся следующих жалобах пациента:
- затрудненном мочеиспускании;
- сбоях половой функции;
- присутствие крови в моче или сперме.
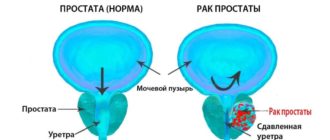
Более заметные симптомы возникают при значительном увеличении опухоли в размерах, начинающей сдавливать мочевой пузырь. При этом частота позывов к мочеиспусканию резко возрастает до 15-20 раз в сутки и превышает два раза за период ночного отдыха.
Характерным признаком служит медленное отхождение мочи, прерывистость струи, сохранение ощущения переполненного мочевого пузыря. По мере прогрессирования заболевания процесс мочеиспускания приобретает мучительно болезненный характер, сопровождается чувство жжения, при этом моча начинает выходить по каплям.
В особо тяжелых случаях пациентам приходится напрягать пресс по причине ослабления тонуса мочевого пузыря. Иногда может потребоваться установка катетера.
Наличие следующих симптомов обычно служит верными признаками развития рака простаты:
- недержание мочи, болезненные ощущения в зоне паха;
- отеки в нижних конечностях, на половых органах, мошонке, которые провоцируются наличием метастаз в лимфоузлах;
- камни в почках и болевые ощущения в пояснице, возникающие по причине оттока мочи в обратном направлении и расширении вследствие этого мочеточника и почечных лоханок;
- примеси крови, появляющиеся из-за повреждения сосудов уретры или семенных пузырьков;
- нарушения потенции, вызываемые повреждениями нервных окончаний;
- болезненный сухой кашель может свидетельствовать о распространении метастаз в легкие;
- желтушность кожи и чувство тяжести в правом боку вследствие появления вторичных опухолей в печени;
- боль при дефекации может служить признаком распространения опухоли в кишечник;
- появление болей в костях характерно для самых поздних этапов и свидетельствуют о метастазах в костных тканях.
Все перечисленные симптомы, как правило, проявляются постепенно. Этот процесс может растянуться на несколько лет. Тем не менее, при обнаружении любого из названных признаков следует немедленно обратиться к врачу с целью назначения обследования.
Последствия запущенного заболевания могут быть очень серьезны и нести за собой как повреждения отдельных органов, так и летальный исход.
Что такое ПСА?
ПСА – это аббревиатура, означающая простат-специфический антиген. Он представляет собой белок, который вырабатывается клетками здорового организма в предстательной железе. Назначение этого белка заключается в разжижении спермы, способствующем увеличению подвижности сперматозоидов.
Значительное превышение его содержания в крови свидетельствует о развитие патологических процессов в организме, среди которых помимо рака простаты могут быть также простатит и аденома.
: «Эффективность теста ПСА при раке простаты»
Общее определение анализа ПСА
Характер изменений количества антигена в крови мужчины в зависимости от состояния его здоровья в результате исследований был положен в основу методики диагностики.
Анализ ПСА представляет собой взятие крови из вены в объеме от 2 мл. Период изучения пробы обычно не превышает двух суток. Проведение анализа требует тщательной подготовки и точным следованиям рекомендациям врача.
Анализ проводится как с целью первичной диагностики, так и вторичной, а также для профилактики появления опасного заболевания.
Анализ ПСА в целом служит необходимым индикатором, указывающим на актуальность проведения уточняющих диагностик.
Заболевание рак предстательной железы может развиваться даже в случаях нормальных показателей содержания антигена в крови, тогда как отклонения от нормы могут свидетельствовать о разных видах опухолей, как злокачественной, так и доброкачественной, так и о протекании воспалительного процесса.
Как сдается анализ?
Сдаче анализа ПСА должен предшествовать строгий подготовительный период, в течение которого нужно придерживаться следующих рекомендаций:
- на протяжении не менее, чем двух суток до обследования воздержаться от половых контактов, в особенности, от семяизвержения, что может негативно отразиться на показателях маркера;
- избегать интенсивного массажа в зоне половой железы, а также любого другого механического воздействия, включая трансректальное обследование УЗИ, т.к. оно может привести к повышению показателей ПСА;
- оказать влияние на значение маркера может биопсия тканей в пораженном органе и трансуретральная резекция, потому что механическое поражение барьеров приводит к попаданию антигена в кровь. Если подобные процедуры были проведены, то анализ ПСА может быть взят спустя не менее, чем через шесть недель.
- за двое суток до проведения анализа необходимо исключить из рациона жареную и острую пищу, обилие жиров животного происхождения;
- за день до сдачи крови отказаться от прогулок на велосипеде или длительных пеших переходов;
- анализ должен быть сдан натощак;
- при прохождении пальцевого обследования, ТРУЗИ простаты, использования катетера, колоноскопии – анализ ПСА должен быть отложен на 7 дней.
В тоже время, при диагностике рака простаты не оказывает влияние время проведения исследования (утро, день или вечер), а также проведенные процедуры цистоскопии или катетеризации мочевого пузыря.
: «Что такое ПСА»
Норма показателей на разных стадиях рака простаты
Для здоровых мужчин характерно естественное повышение содержания антигена в крови с возрастом. Так, в возрасте 50 лет норма составляет 2,5 нг/мл, а к 60-и годам показатель возрастает до 3,5 нг/мл. С каждым десятилетием показатель прибавляет по одной единице.
Признаком доброкачественной опухоли служит показатель 10 нг/мл, а злокачественной – 30 нг/мл. Если рак уже был диагностирован, то в этом случае норма ПСА составит от 20 нг/мл.
При превышении результата анализ 30 нг/мл является показанием для проведения биопсии. Величина показателя, превышающего 50 нг/мл, будет свидетельствовать о поражении лимфоузлов.
Результат анализа 200 нг/мл служит признаком распространения метастаз.
В случаях удаления больного органа, количество ПСА не должно превышать 0,2 нг/мл. Его увеличение будет признаком рецидивов.
Другие виды анализов при раке простаты
При появлении малейших подозрений на развитие рака простаты, уролог назначит ряд диагностик, среди которых будет:
- ректальное обследование прямой кишки;
- УЗИ предстательной железы;
- компьютерная томография;
- рентгенологическое и радиоизотопное обследование;
- биопсия.
Методы лечение при отклонениях в показателях
Назначение комплекса методов лечения в каждом конкретном случае выявленного заболевания определяется индивидуально, в зависимости от возрастных факторов, общего состояния здоровья, стадии онкологии.
В целом существуют следующие виды методов лечения, применяемых при обнаружении отклонений в показателях анализа ПСА:
- оперативное лечение, при котором удаляют все внутренние ткани, на которых успела распространиться опухоль;
- орхиэктомия – удаление одного или сразу двух яичек, что приводит к прекращению выработки неблагоприятного тестостерона, провоцирующего развитие заболевания;
- химиотерапия, воздействующие на раковые клетки и предотвращающие их быстрое деление, чаще назначают на более поздних стадиях патологии при появлении угрозы метастаз;
- радиотерапия – воздействие рентгеновского излучения, приводящего к повреждению ДНК раковых клеток и нарушающего их способности к делению;
- брахитерапия – вброс йодированных гранул в предстательную железу, осуществляемый при помощи контроля УЗИ, воздействующих на орган способом излучения, возникающего по причине высокой степени радиоактивности, применяется на ранних стадиях;
- гормональная терапия может быть назначена на самых поздних стадиях;
- метод моноклональных антител, применяемые чаще в США, представляющих собой вакцины, активизирующие защитные системы организма;
- виротерапия – введение специфических вирусов, избирательно воздействующих на раковые клетки.